Nous sommes actuellement frappés par un déferlement de troubles post-COVID. Selon Santé Canada, si vous avez toujours des symptômes physiques ou psychologiques plus de 12 semaines après votre infection, vous souffrez de troubles post-COVID-19 (également appelés « COVID longue). 1 Les derniers rapports du CDC indiquent que près d’un adulte sur cinq ayant survécu à la COVID souffre d’un trouble de santé qui pourrait être lié à la maladie de COVID-19 contractée plus tôt. 2
Les recherches sont encore en cours, mais il semblerait qu’un agent infectieux soit impliqué dans les conséquences à long terme et selon certaines hypothèses, cet agent pourrait être lié à d’autres organismes tels que le virus Epstein-Barr, qui peuvent entraîner une mononucléose ; une maladie qui peut causer de la fatigue sur le long terme. Le virus de la grippe pourrait également causer de la fatigue à long terme chez certaines personnes. Il arrive également à certaines personnes de développer des infections secondaires comme des infections des sinus ou des oreilles, mais l’effet secondaire le plus courant avec la grippe est un syndrome post-viral associé à des symptômes d’affaiblissement et de fatigue. Lors de la pandémie de grippe H1N1, on a pu observer sur des populations étudiées que le taux de fatigue chronique avait doublé. 3 Cette fatigue peut durer pendant des semaines ou des mois et est souvent associée à d’autres symptômes tels que des troubles de la concentration et des maux de tête. L’élément déclencheur de cette fatigue post-virale semble être le virus lui-même. 4 La raison de cette fatigue est incertaine, mais on pense que cela pourrait être dû à une inflammation dans le cerveau, qui signale au corps d’arrêter l’activité physique pour se rétablir. 5 Ce qui a pu être observé dans le passé avec d’autres infections par des coronavirus, notamment le MERS et le SRAS, c’est que les symptômes des survivants peuvent persister jusqu’à quatre ans après l’infection.6,7
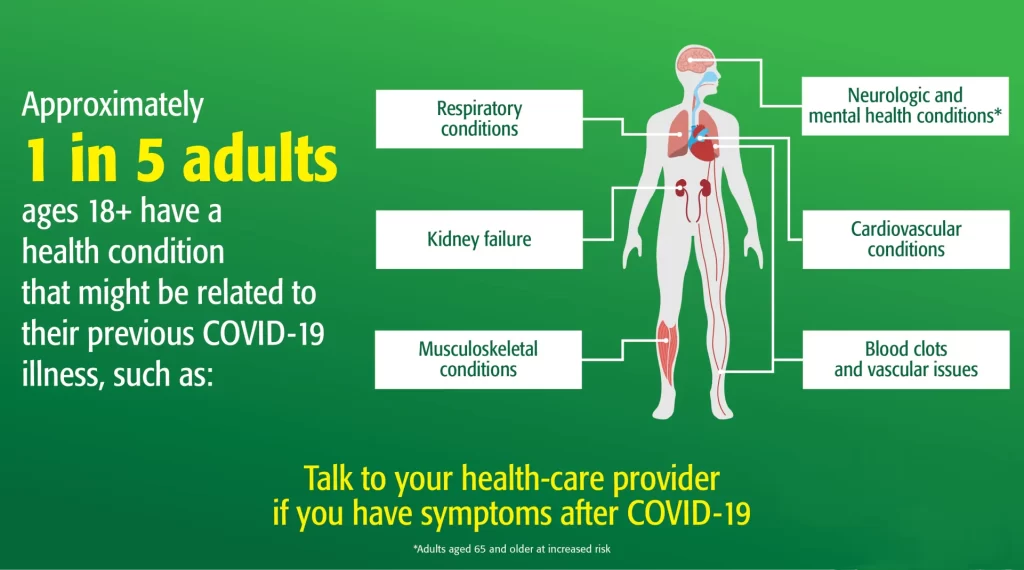
Dans la pandémie actuelle, les recherches nous indiquent qu’une infection à la COVID-19 peut entrainer une fatigue récidivante et de l’essoufflement sur le long terme. On estime que jusqu’à un tiers des patients ont des symptômes persistants pendant une durée de six mois après l’infection. 8 Des chercheurs ont suggéré que les symptômes à long terme associés à la COVID‑19 ressemblent souvent à une encéphalomyélite, également appelée syndrome de fatigue chronique. 9 Cependant, les symptômes ne se limitent pas à de la fatigue, comme nous allons le voir par la suite. Les autres symptômes fréquemment observés après une COVID incluent des troubles cognitifs, des pertes de mémoire, de l’anxiété, de la dépression, de l’insomnie, des douleurs musculaires, des douleurs articulaires, des maux de tête, des problèmes rénaux, de la toux, des pertes d’air, des sifflements, des problèmes cardiaques, une accélération du rythme cardiaque, des douleurs thoraciques, une altération du goût et de l’odorat et de la diarrhée.10,11,12,13
En ce qui concerne les symptômes neurologiques survenant à la suite d’une COVID, ceux-ci ressemblent fortement aux symptômes que l’on observe dans le syndrome de fatigue chronique, à savoir :14
- Fatigue profonde avec un déclenchement défini, ne résultant pas d’efforts intenses, sans amélioration après un repos et associée à une réduction notable de la capacité à participer à des activités professionnelles, scolaires, personnelles et sociales pendant plus de six mois ;
- Malaise après l’effort ;
- Sommeil non réparateur ; et
- Déficience cognitive ou difficulté à tenir debout en raison de la fatigue.
Le syndrome de COVID longue peut affecter n’importe qui et il semblerait que ni l’âge du patient, ni la sévérité de l’infection initiale ne permettent d’établir si une personne aura des problèmes à long terme, même si certaines tendances peuvent être observées. Il semblerait en effet que les personnes ayant eu une infection modérée seraient plus disposées à développer une COVID longue que celles ayant été hospitalisées. 15
Alors, qui sont les personnes les plus sujettes aux troubles post-COVID et quels sont leurs symptômes ?
Dans un groupe de traitement incluant 225 patients souffrant de troubles post-COVID au Royaume-Uni, les données démographiques suivantes sont ressorties : l’âge moyen des patients était de 48 ans, 68 % des patients étaient des femmes, 74 % avaient été admis à l’hôpital, 82 % avaient été infectés pendant la première phase de la pandémie et 54 % s’étaient retrouvés dans l’incapacité de travailler ou avaient dû réduire leurs horaires de travail. 16 Sur les patients traités, 70 % avaient eu besoin d’aide pour gérer leur fatigue, 51 % pour leur essoufflement et 12 % pour leurs troubles cognitifs. Dans une autre étude incluant 181 280 participants, il est ressorti que la probabilité de développer un diabète pendant l’année suivant l’infection était 40 % plus élevée chez les personnes ayant eu une COVID-19 en comparaison avec des groupes de contrôle.17
Recherches générales par groupes de symptômes Fatigue
La fatigue post–COVID‑19 est un symptôme prévalent, souvent signalé dans la période post-COVID-19.18
Les dernières méta-analyses montrent que 32 % des patients sont toujours confrontés à de la fatigue 12 semaines ou plus après le diagnostic de COVID‑19. 19
Symptômes respiratoires
Trois mois après l’infection, entre 25 % et 71 % des patients présentaient des troubles respiratoires, observés lors de tests des fonctions pulmonaires ou des radios des poumons. 20
Chez les patients hospitalisés, 42 % avaient une fonction pulmonaire anormale ou des radios des poumons anormales trois mois après l’infection.21
Des études montrent des fibroses ou des lésions pulmonaires jusqu’à six mois après la sortie de l’hôpital. , 22,23
Sur un groupe de jeunes patients, une baisse de plus de 10 % de la V̇O₂ max a été observée 45 jours après une infection à la COVID‑19 chez 19 % des participants.
Troubles neurologiques
Les symptômes peuvent inclure de la dépression, de l’anxiété, des troubles de stress post-traumatique, des pertes de mémoire et de la fatigue. 25
La cause exacte de ces symptômes n’est pas clairement établie, mais une inflammation du système nerveux pourrait être un mécanisme sous-jacent. 26
Dans une petite étude ayant examiné les imageries cérébrales de 60 patients trois mois après une infection à la COVID-19, 55 % des patients avaient des symptômes neurologiques. 27
La COVID‑19 entraîne des délires chez 20 à 30 % des patients hospitalisés. Ces patients sont plus susceptibles d’avoir des symptômes neurologiques à long terme. 28
Sur 236 379 survivants de la COVID‑19, un diagnostic neuropsychiatrique a été établi chez environ un tiers et cela inclut des attaques cérébrales, de la démence, de l’insomnie, de l’anxiété ou des troubles de l’humeur dans les six mois suivant l’infection. En comparaison avec les patients ayant survécu à une grippe, ces symptômes étaient 44 % plus courants après une COVID-19.29
Problèmes cardiovasculaires
Des lésions cardiaques peuvent également survenir suite à la COVID‑19 : « au-delà des 30 premiers jours après l’infection, les personnes ayant eu une COVID-19 sont plus susceptibles de contracter une maladie cardiovasculaire relevant de plusieurs catégories, notamment des troubles cérébrovasculaires, de la dysrythmie, des maladies cardiaques ischémiques et non-ischémiques, des péricardites, des myocardites, de l’insuffisance cardiaque et la maladie thromboembolique. » 30
Dans une étude sur 26 étudiants sportifs de haut niveau avec une COVID-19 asymptomatique, une inflammation du muscle cardiaque a été observée chez 46 % des participants. 31
Les symptômes cardiaques tels que les douleurs thoraciques, les palpitations cardiaques et la tachycardie persistent souvent pendant une durée pouvant aller jusqu’à six mois chez les survivants de la COVID‑19.32,33
Autres problèmes
L’inflammation causée par la COVID‑19 peut causer des dégâts sur d’autres organes. Dans une étude, au moins une anormalité radiologique avait été observée lors du suivi au bout de quatre mois chez 66 % des survivants et cela concernait les poumons, le cœur, le foie, le pancréas, les reins ou la rate. 34
Dans une étude rétrospective en cohorte sur 193 113 patients COVID-19 âgés de ≤65 ans, le déclenchement récent d’un diabète faisait partie des six séquelles cliniques les plus courantes lors d’un suivi médian de 2,9 mois. 35
Options de traitement
Malheureusement, nous ne disposons pour le moment que d’informations préliminaires pour atténuer les symptômes associés aux troubles post‑COVID. Certaines études montrent qu’une rééducation à travers des exercices de respiration et des exercices cardiovasculaires modérés peut avoir des effets bénéfiques sur la fatigue et l’essoufflement.36,37
La rééducation peut s’avérer plus complexe chez les survivants d’une COVID-19 sévère, surtout en cas de lésions cardiaques ou pulmonaires. La rééducation doit alors être effectuée avec vigilance. Une étude a démontré une aggravation des symptômes après des activités physiques ou mentales chez 85,9 % des patients avec une post-COVID-19. 38
Des modèles établis au Royaume-Uni montrent qu’il est nécessaire de recourir à une approche polyvalente, avec des modes d’intervention multiples en fonction de la sévérité des symptômes, pour soigner les patients avec des troubles post–COVID‑19. 39 Les principales mesures incluaient une évaluation de la fatigue, de l’essoufflement, de la perte de forme physique, des pertes cognitives, de l’anxiété, de la dépression et de la douleur. Les critères d’aggravation après des soins prodigués par un spécialiste incluaient un essoufflement non résolu, des douleurs thoraciques ou des palpitations non expliquées, une douleur incontrôlée, une détérioration ou une absence d’amélioration des symptômes et une hospitalisation pour des troubles liés à la santé mentale.Les interventions permettant d’améliorer ces symptômes reposent sur l’évaluation, le raisonnement clinique, l’expérience et l’avis de cliniciens compétents. 40
Considérations nutritionnelles
En ce qui concerne la nutrition et la supplémentation, nous disposons seulement d’informations limitées. Cependant, une équipe de recherche s’est intéressée aux informations disponibles et a proposé un soutien nutritionnel basé sur des bénéfices théoriques pour soulager la fatigue. 42
Il a également été suggéré qu’une alimentation riche en protéines, en fruits et en légumes, comme le régime Méditerranéen, pourrait être bénéfique. sup>43
Recommandations pour une supplémentation
Dans une étude non-aveugle, un aliment multivitaminé contenant des vitamines du groupe B, de la vitamine C et D, de l’acétyl-L-carnitine et de l’hydroxytyrosol a été administré au groupe de supplémentation. Les résultats préliminaires montrent que ce supplément pourrait atténuer la fatigue et l’épuisement. 44
Des recherches préliminaires montrent que le risque de carence en sélénium ou en vitamine D est plus élevé chez les patients COVID‑19. 45 Une analyse de neuf études incluant un traitement post-COVID-19 avec de la vitamine C en intraveineuse a montré une baisse significative des niveaux de fatigue dans sept études. 46 Les auteurs ont conclu que « par ses effets antioxydants, anti-inflammatoires, de restauration endothéliale et immunomodulateurs, la vitamine C à haute dose administrée en intraveineuse pourrait être une option de traitement adaptée (pour la fatigue post-virale, surtout en cas de COVID longue). »47,48

D’autres interventions pourraient également être bénéfiques, notamment un soutien de la microflore intestinale par une supplémentation avec des probiotiques, 49,50 un soutien au niveau cellulaire avec de la coenzyme Q₁₀ pour lutter contre le stress oxydatif et les dysfonctions mitochondriales, ce qui permettrait d’atténuer les symptômes de fatigue chronique du SARS‑CoV‑2.51
Une supplémentation avec 1,5–3 g d’acides gras oméga‑3, un anti-inflammatoire naturel, ainsi qu’avec des nutraceutiques antioxydants pourrait généralement être bénéfique pour atténuer le stress oxydatif induit par la COVID‑19.52
Conclusion
International studies show thLes études internationales montrent que chez 91 % des patients, la durée du rétablissement dépasse 35 semaines, et de ce fait, il pourrait être particulièrement intéressant d’envisager un programme de rééducation et de rétablissement. 53 Chercher de l’aide est la première étape pour mieux comprendre quelles sont les mesures les plus sûres et les plus adaptées à votre état de santé personnel.
References
- Government of Canada. Post COVID‑19 condition (long COVID). https://www.canada.ca/en/public-health/services/diseases/2019-novel-coronavirus-infection/symptoms/post-COVID‑19-condition.html · Modified 2022‑05‑30. · Accessed 2022‑05‑31.
- Bull‑Otterson, L., S. Baca, S. Saydah, T.K. Boehmer, S. Adjei, S. Gray, and A.M. Harris. “Post–COVID Conditions Among Adult COVID‑19 Survivors Aged 18–64 and ≥65 Years – United States, March 2020 – November 2021.” Morbidity and Mortality Weekly Report, Vol. 71, No. 21 (2022): 713–717.
- Magnus, P., N. Gunnes, K. Tveito, I.J. Bakken, S. Ghaderi, C. Stoltenberg, M. Hornig, W.I. Lipkin, L. Trogstad, and S.E. Håberg. “Chronic fatigue syndrome/myalgic encephalomyelitis (CFS/ME) is associated with pandemic influenza infection, but not with an adjuvanted pandemic influenza vaccine.” Vaccine, Vol. 33, No. 46 (2015): 6173–6177.
- Poole‑Wright, K., F. Gaughran, R. Evans, and T. Chalder. “Fatigue outcomes following coronavirus or influenza virus infection: A systematic review and meta-analysis.” medRxiv, 2020‑12 (preprint, not peer‑reviewed).
- Yamato, M., and Y. Kataoka. “Fatigue sensation following peripheral viral infection is triggered by neuroinflammation: Who will answer these questions?” Neural Regeneration Research, Vol. 10, No. 2 (2015): 203–204.
- Lee, S.H., H.‑S. Shin, H.Y. Park, J.L. Kim, J.J. Lee, H. Lee, S.‑D. Won, and W. Han. “Depression as a mediator of chronic fatigue and post-traumatic stress symptoms in Middle East respiratory syndrome survivors.” Psychiatry Investigation, Vol. 16, No. 1 (2019): 59–64.
- Lam, M.H.‑B., Y.‑K. Wing, M.W.‑M. Yu, C.‑M. Leung, R.C.W. Ma, A.P.S. Kong, W.Y. So, S.Y.‑Y. Fong, and S.‑P. Lam. “Mental morbidities and chronic fatigue in severe acute respiratory syndrome survivors: Long-term follow-up.” Archives of Internal Medicine, Vol. 169, No. 22 (2009): 2142–2147.
- Logue, J.K., N.M. Franko, D.J. McCulloch, D. McDonald, A. Magedson, C.R. Wolf, and H.Y. Chu. “Sequelae in adults at 6 months after COVID‑19 infection.” JAMA Network Open, Vol. 4, No. 2 (2021): e210830.
- Poenaru, S., S.J. Abdallah, V. Corrales‑Medina, and J. Cowan. “COVID‑19 and post‑infectious myalgic encephalomyelitis/chronic fatigue syndrome: A narrative review.” Therapeutic Advances in Infectious Disease, Vol. 8 (2021): 20499361211009385.
- Arnold, D.T., F.W. Hamilton, A. Milne, A.J. Morley, J. Viner, M. Attwood, A. Noel, et al. “Patient outcomes after hospitalization with COVID‑19 and implications for follow‑up: Results from a prospective UK cohort.” Thorax, Vol. 76, No. 4 (2020): 399–401.
- Cirulli, E.T., K.M. Schiabor Barrett, S. Riffle, A. Bolze, I. Neveux, S. Dabe, J.J. Grzymski, J.T. Lu, and N.L. Washington. “Long-term COVID‑19 symptoms in a large unselected population.” medRxiv, 2020‑12 (preprint, not peer‑reviewed).
- Davis, H.E., G.S. Assaf, L. McCorkell, H. Wei, R.J. Low, Y. Re’em, S. Redfield, J.P. Austin, and A. Akrami. “Characterizing long COVID in an international cohort: 7 months of symptoms and their impact.” medRxiv, 2021‑04 (preprint, not peer‑reviewed).
- Bowe, B., Y. Xie, E. Xu, and Z. Al‑Aly. “Kidney outcomes in long COVID.” Journal of the American Society of Nephrology, Vol. 32, No. 11 (2021): 2851–2862.
- González‑Hermosillo, J.A., J.P. Martínez‑López, S.A. Carrillo‑Lampón, D. Ruiz‑Ojeda, S. Herrera‑Ramírez, L.M. Amezcua‑Guerra, and M.D.R. Martínez‑Alvarado. “Post‑acute COVID‑19 symptoms, a potential link with myalgic encephalomyelitis/chronic fatigue syndrome: A 6-month survey in a Mexican cohort.” Brain Sciences, Vol. 11, No. 6 (2021): 760.
- [No authors listed.] “Patients diagnosed with post‑COVID conditions—An analysis of private healthcare claims using the official ICD-10 diagnostic code.” FAIR Health White Paper, 2022.
- Parkin, A., J. Davison, R. Tarrant, D. Ross, S. Halpin, A. Simms, R. Salman, and M. Sivan. “A multidisciplinary NHS COVID‑19 service to manage post‑COVID‑19 syndrome in the community.” Journal of Primary Care & Community Health, Vol. 12 (2021): 21501327211010994.
- Xie, Y., and Z. Al‑Aly. “Risks and burdens of incident diabetes in long COVID: A cohort study.” The Lancet. Diabetes & Endocrinology, Vol. 10, No. 5 (2022): 311–321.
- Barrea, L., W.B. Grant, E. Frias‑Toral, C. Vetrani, L. Verde, G. de Alteriis, A. Docimo, S. Savastano, A. Colao, and G. Muscogiuri. “Dietary recommendations for post‑COVID‑19 syndrome.” Nutrients, Vol. 14, No. 6 (2022): 1305.
- Ceban, F., S. Ling, L.M.W. Lui, Y. Lee, H. Gill, K.M. Teopiz, N.B. Rodrigues, et al. “Fatigue and cognitive impairment in post‑COVID‑19 syndrome: A systematic review and meta-analysis.” Brain, Behavior, and Immunity, Vol. 101 (2022): 93–135.
- Zhao, Y.‑M., Y.‑M. Shang, W.‑B. Song, Q.‑Q. Li, H. Xie, Q.‑F. Xu, J.‑L. Jia, et al. “Follow-up study of the pulmonary function and related physiological characteristics of COVID‑19 survivors three months after recovery.” EClinicalMedicine, Vol. 25 (2020): 100463.
- Huang, C., L. Huang, Y. Wang, X. Li, L. Ren, X. Gu, L. Kang, et al. “6‑month consequences of COVID‑19 in patients discharged from hospital: A cohort study.” The Lancet, Vol. 397, No. 10270 (2021): 220–232.
- Bellan, M., D. Soddu, P.E. Balbo, A. Baricich, P. Zeppegno, G.C. Avanzi, G. Baldon, et al. “Respiratory and psychophysical sequelae among patients with COVID‑19 four months after hospital discharge.” JAMA Network Open, Vol. 4, No. 1 (2021): e2036142.
- Liu, D., W. Zhang, F. Pan, L. Li, L. Yang, D. Zheng, J. Wang, and B. Liang. “The pulmonary sequalae in discharged patients with COVID‑19: A short-term observational study.” Respiratory Research, Vol. 21, No. 1 (2020): 125.
- Crameri, G.A.G., M. Bielecki, R. Züst, T.W. Buehrer, Z. Stanga, and J.W. Deuel. « Reduced maximal aerobic capacity after COVID‑19 in young adult recruits, Switzerland, May 2020.” Euro Surveillance, Vol. 25, No. 36 (2020): 2001542.
- Rogers, J.P., E. Chesney, D. Oliver, T.A. Pollak, P. McGuire, P. Fusar‑Poli, M.S. Zandi, G. Lewis, and A.S. David. “Psychiatric and neuropsychiatric presentations associated with severe corona virus infections: A systematic review and meta‑analysis with comparison to the COVID‑19 pandemic.” The Lancet. Psychiatry, Vol. 7, No. 7 (2020): 611–627.
- Matschke, J., M. Lütgehetmann, C. Hagel, J.P. Sperhake, A.S. Schröder, C. Edler, H. Mushumba, et al. “Neuropathology of patients with COVID‑19 in Germany: A post‑mortem case series.” The Lancet. Neurology, Vol. 19, No. 11 (2020): 919–929.
- Lu, Y., X. Li, D. Geng, N. Mei, P.‑Y. Wu, C.‑C. Huang, T. Jia, et al. « Cerebral micro‑structural changes in COVID‑19 patients – An MRI‑based 3‑month follow‑up study.” EClinicalMedicine, Vol. 25 (2020): 100484.
- Mao, L., H. Jin, M. Wang, Y. Hu, S. Chen, Q. He, J. Chang, et al. “Neurologic manifestations of hospitalized patients with coronavirus disease 2019 in Wuhan, China.” JAMA Neurology, Vol. 77, No. 6 (2020): 683–690.
- Taquet, M., J.R. Geddes, M. Husain, S. Luciano, and P.J. Harrison. “6‑month neurological and psychiatric outcomes in 236 379 survivors of COVID‑19: A retrospective cohort study using electronic health records.” The Lancet. Psychiatry, Vol. 8, No. 5 (2021): 416–427.
- Xie, Y., E. Xu, B. Bowe, and Z. Al‑Aly. “Long-term cardiovascular outcomes of COVID‑19.” Nature Medicine, Vol. 28, No. 3 (2022): 583–590.
- Rajpal, S., M.S. Tong, J. Borchers, K.M. Zareba, T.P. Obarski, O.P. Simonetti, and C.J. Daniels. “Cardiovascular magnetic resonance findings in competitive athletes recovering from COVID‑19 infection.” JAMA Cardiology, Vol. 6, No. 1 (2021): 116–118.
- Dennis, A., M. Wamil, J. Alberts, J. Oben, D.J. Cuthbertson, D. Wootton, M. Crooks, et al. “Multiorgan impairment in low-risk individuals with post‑COVID‑19 syndrome: A prospective, community-based study.” BMJ Open, Vol. 11, No. 3 (2021): e048391.
- Carfi, A., R. Bernabei, F. Landi; Gemelli Against COVID‑19 Post‑Acute Care Study Group. “Persistent symptoms in patients after acute COVID‑19.” JAMA, Vol. 324, No. 6 (2020): 603–605.
- Dennis A, Wamil M, Alberts J, et al. . Multiorgan impairment in low-risk individuals with post-COVID‑19 syndrome: A prospective, community-based study. BMJ Open. 2021;11(3):e048391.
- Daugherty, S.E., Y. Guo, K. Heath, M.C. Dasmariñas, K.G. Jubilo, J. Samranvedhya, M. Lipsitch, and K. Cohen. “SARS‑CoV‑2 infection and risk of clinical sequelae during the post‑acute phase: A retrospective cohort study.” medRxiv, 2021‑03 (preprint, not peer‑reviewed).
- Greenhalgh, T., M. Knight, C. A’Court, M. Buxton, and L. Husain. “Management of post‑acute COVID‑19 in primary care.” BMJ, Vol. 370 (2020): m3026.
- Wang, T.J., B. Chau, M. Lui, G.‑T. Lam, N. Lin, and S. Humbert. “Physical medicine and rehabilitation and pulmonary rehabilitation for COVID‑19.” American Journal of Physical Medicine & Rehabilitation, Vol. 99, No. 9 (2020): 769–774.
- Davis et al. “Characterizing long COVID in an international cohort.” op. cit.
- Parkin et al. “A multidisciplinary NHS COVID‑19 service.” op. cit.
- Parkin et al. “A multidisciplinary NHS COVID‑19 service.” op. cit.
- Cawood, A.L., E.R. Walters, T.R. Smith, R.H. Sipaul, and R.J. Stratton. “A review of nutrition support guidelines for individuals with or recovering from COVID‑19 in the community.” Nutrients, Vol. 12 (2020): 3230.
- Naureen, Z., A. Dautaj, S. Nodari, F. Fioretti, K. Dhuli, K. Anpilogov, L. Lorusso, et al. “Proposal of a food supplement for the management of post‑COVID syndrome.” European Review for Medical and Pharmacological Sciences, Vol. 25, No. 1 Suppl. (2021): 67–73.
- Barrea et al. “Dietary recommendations for post‑COVID‑19 syndrome.” op. cit.
- Naureen et al. “Proposal of a food supplement.” op. cit.
- Cawood et al. “A review of nutrition support guidelines.” op. cit.
- Vollbracht, C., and K. Kraft. “Feasibility of vitamin C in the treatment of post viral fatigue with focus on long COVID, based on a systematic review of IV vitamin C on fatigue.” Nutrients, Vol. 13, No. 4 (2021): 1154.
- Vollbracht and Kraft. “Feasibility of vitamin C in the treatment of post viral fatigue.” op. cit.
- Vollbracht, C., and K. Kraft. “Oxidative stress and hyper-inflammation as major drivers of severe COVID‑19 and long COVID: Implications for the benefit of high-dose intravenous vitamin C.” Frontiers in Pharmacology, Vol. 13 (2022): 899198.
- Alharbi, K.S., Y.Singh, W.H. Almalki, S. Rawat, O. Afzal, A.S. Alfawaz Altamimi, I. Kazmi, et al. “Gut microbiota disruption in COVID‑19 or post‑COVID illness association with severity biomarkers: A possible role of pre / pro-biotics in manipulating microflora.” Chemico-Biological Interactons, Vol. 358 (2022): 109898.
- Santinelli, L., L. Laghi, G.P. Innocenti, C. Pinacchio, P. Vassalini, L. Celani, A. Lazzaro, et al. “Oral bacteriotherapy reduces the occurrence of chronic fatigue in COVID‑19 patients.” Frontiers in Nutrition, Vol. 8 (2022): 756177.
- Wood, E., K.H. Hall, and W. Tate. “Role of mitochondria, oxidative stress and the response to antioxidants in myalgic encephalomyelitis/chronic fatigue syndrome: A possible approach to SARS‑CoV‑2 ‘long-haulers’?” Chronic Diseases and Translational Medicine, Vol. 7, No. 1 (2021): 14–26.
- Barrea et al. “Dietary recommendations for post‑COVID‑19 syndrome.” op. cit.
- Davis et al. “Characterizing long COVID in an international cohort.” op. cit.
