Related Articles
- 31 Ago 18¿Un suero que desafía la edad para reducir las arrugas? ¿Una crema para los ojos para eliminar la hinchazón?
- 30 Nov 18Limpiadores, tónicos, cremas hidratantes para el día, cremas hidratantes para la noche, protectores solares, sueros, geles y pomadas...
- 28 Feb 19Galletas y panes, postres, vacaciones festivas ...
- 09 Mayo 19El acné vulgar es una de las afecciones cutáneas crónicas más comunes. Se estima que del 80 al 90% de la población tendrá algún grado de acné.[1] Aunque es una condición relativamente benigna, puede afectar muy seriamente la salud mental de una persona. Se observan tasas más altas de ansiedad y depresión en las personas con acné, independientemente de la gravedad.[2] Incluso una vez que las lesiones de acné han desaparecido, las cicatrices y los cambios en la pigmentación que posiblemente queden pueden afectar la autoestima y el bienestar psicológico por mucho tiempo. Tan solo por estas razones, encontrar soluciones efectivas para el acné es vital.
- 31 Mayo 18Una condición bastante común, pero a menudo poco reconocida, que encuentro como médico naturópata es la “infección crónica por hongos”; algo de lo que puedes haber oído hablar.
- 30 Abr 17El aceite de almendras dulces proviene de la semilla - ¡no es una nuez! - del almendro que lleva el nombre latino Prunus dulcis o Prunus amygdalus (1,2). El fruto del almendro es una drupa que tiene una cubierta exterior y una cáscara dura con la semilla, y adentro la parte comestible. Es por eso que muchas personas que son alérgicas a las nueces, a veces no son alérgicas a las almendras; sin embargo, puedes ser alérgico tanto a las nueces como a las almendras.
- 30 Nov 16La rosácea es una afección cutánea compleja caracterizada por enrojecimiento y rubor que puede ser transitoria o persistente.
- 09 Jul 15
 Y así comienza. Encontrará algunos mechones de cabello en su almohada y más cabello de lo usual en su cepillo al peinarse. Mientras limpia su casa, se percatará del cabello sobre el piso, en la ducha, en su ropa y luego se da cuenta que usted no sólo está dejando un rastro de cabello en cada parte de la casa, sino que también hay algún área sin cabello en su cuero cabelludo. La pérdida de cabello, también conocida como Alopecia, es un fenómeno en el cual pueden verse involucrado la mayoría de las personas en algún punto de sus vidas.
Y así comienza. Encontrará algunos mechones de cabello en su almohada y más cabello de lo usual en su cepillo al peinarse. Mientras limpia su casa, se percatará del cabello sobre el piso, en la ducha, en su ropa y luego se da cuenta que usted no sólo está dejando un rastro de cabello en cada parte de la casa, sino que también hay algún área sin cabello en su cuero cabelludo. La pérdida de cabello, también conocida como Alopecia, es un fenómeno en el cual pueden verse involucrado la mayoría de las personas en algún punto de sus vidas. - 30 Oct 15Todos lo hacemos. Sabes que tú también eres culpable de eso. ¿Quieres saber de qué estoy hablando?
- 02 Jul 14
 La dermatitis atópica, también conocida como eczema, es una afección inflamatoria crónica y/o reincidente de la piel, la cual a menudo empieza durante la infancia y persiste hasta la adultez. Según la Asociación Mundial de la Alergia, el término “atópico” se refiere a la predisposición genética de desarrollar una reacción alérgica y producir anticuerpos IgE en respuesta a la exposición ante un alérgeno usualmente proteico. 31 Jul 16El acné vulgar es el problema dermatológico más común por el que se suele acudir al médico.11 Sep 14
La dermatitis atópica, también conocida como eczema, es una afección inflamatoria crónica y/o reincidente de la piel, la cual a menudo empieza durante la infancia y persiste hasta la adultez. Según la Asociación Mundial de la Alergia, el término “atópico” se refiere a la predisposición genética de desarrollar una reacción alérgica y producir anticuerpos IgE en respuesta a la exposición ante un alérgeno usualmente proteico. 31 Jul 16El acné vulgar es el problema dermatológico más común por el que se suele acudir al médico.11 Sep 14 La rápida sensación de llenura al comer, experimentar hinchazón durante y después de las comidas, o sufrir de reflujo ácido pueden todos ser señales de baja acidez estomacal – lo cual se denomina clínicamente como hipoclorhidria. La hipoclorhidria se produce cuando las células parietales de la mucosa gástrica no producen cantidades suficientes de ácido clorhídrico (HCl). Existen numerosas causas subyacentes de la disfunción parietal de orígenes psicológicos, fisiológicos, e infecciosos.31 Ago 18Cuando el verano finalmente llega, siempre animo a mis pacientes, amigos y familiares a pasar tiempo al aire libre y disfrutar del clima mientras dure.28 Feb 17El acné vulgar es una condición común de la piel que muchas personas experimentan durante su vida.07 Mayo 15
La rápida sensación de llenura al comer, experimentar hinchazón durante y después de las comidas, o sufrir de reflujo ácido pueden todos ser señales de baja acidez estomacal – lo cual se denomina clínicamente como hipoclorhidria. La hipoclorhidria se produce cuando las células parietales de la mucosa gástrica no producen cantidades suficientes de ácido clorhídrico (HCl). Existen numerosas causas subyacentes de la disfunción parietal de orígenes psicológicos, fisiológicos, e infecciosos.31 Ago 18Cuando el verano finalmente llega, siempre animo a mis pacientes, amigos y familiares a pasar tiempo al aire libre y disfrutar del clima mientras dure.28 Feb 17El acné vulgar es una condición común de la piel que muchas personas experimentan durante su vida.07 Mayo 15 La luz solar ha sido una parte integral de la evolución humana y del desarrollo de la vida en este planeta. La luz solar provee energía para el crecimiento de las plantas, las cuales nos proveen alimentos, refugio y varias herramientas. También es esencial en la regulación de las estaciones. En consecuencia, se ha vuelto un componente necesario de la vida tal y como la conocemos.08 Jun 15
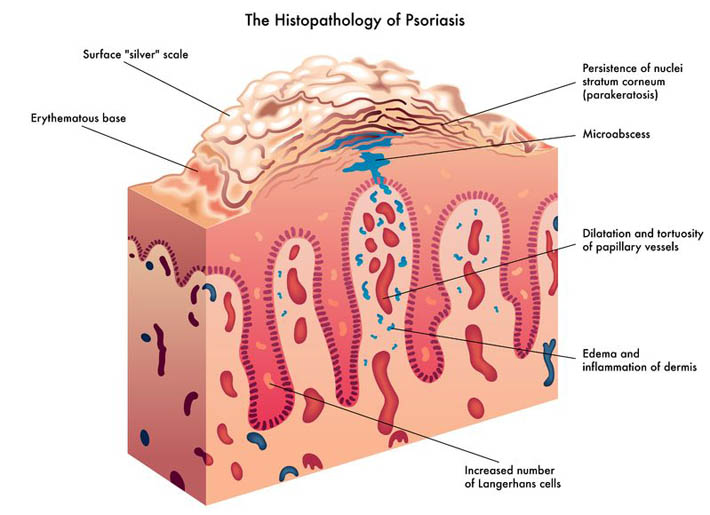
La luz solar ha sido una parte integral de la evolución humana y del desarrollo de la vida en este planeta. La luz solar provee energía para el crecimiento de las plantas, las cuales nos proveen alimentos, refugio y varias herramientas. También es esencial en la regulación de las estaciones. En consecuencia, se ha vuelto un componente necesario de la vida tal y como la conocemos.08 Jun 15 La niacina es una forma de vitamina B3. Niacinamida e inositol hexanicotinato son las otras dos formas de B3 que existen; estas formas generalmente son utilizadas para tratar diferentes condiciones dentro del cuerpo. Las vitaminas del grupo B en última instancia, ayudan al cuerpo a utilizar las grasas y las proteínas; también ayudan a convertir los alimentos en combustible que luego se utiliza para producir energía. 06 Jul 19Sale el sol, abres los ojos, sueltas un gran bostezo y finalmente decides salir de la cama. Tu día ha comenzado. Desayunas… o no (espero que lo hagas). Ya revisaste los correos electrónicos y las redes sociales. Ahora finalmente es el momento de “arreglarte”. Señoras, se estima que durante el periodo que va desde ese momento en la mañana hasta que se van a dormir, usarán 12 productos de cuidado personal, que contienen más de 180 ingredientes. En cuanto a los hombres, se estima que usarán seis productos de cuidado personal que contienen aproximadamente 85 ingredientes.[1]30 Nov 15A menudo expresamos quiénes somos y cómo nos sentimos a través de nuestro cabello.30 Sep 15La psoriasis es una condición crónica de la piel que puede tener síntomas de diferentes niveles de intensidad.29 Feb 16¡Notar sangre mientras te cepillas o usas hilo dental puede ser alarmante y no debes ignorarlo!
La niacina es una forma de vitamina B3. Niacinamida e inositol hexanicotinato son las otras dos formas de B3 que existen; estas formas generalmente son utilizadas para tratar diferentes condiciones dentro del cuerpo. Las vitaminas del grupo B en última instancia, ayudan al cuerpo a utilizar las grasas y las proteínas; también ayudan a convertir los alimentos en combustible que luego se utiliza para producir energía. 06 Jul 19Sale el sol, abres los ojos, sueltas un gran bostezo y finalmente decides salir de la cama. Tu día ha comenzado. Desayunas… o no (espero que lo hagas). Ya revisaste los correos electrónicos y las redes sociales. Ahora finalmente es el momento de “arreglarte”. Señoras, se estima que durante el periodo que va desde ese momento en la mañana hasta que se van a dormir, usarán 12 productos de cuidado personal, que contienen más de 180 ingredientes. En cuanto a los hombres, se estima que usarán seis productos de cuidado personal que contienen aproximadamente 85 ingredientes.[1]30 Nov 15A menudo expresamos quiénes somos y cómo nos sentimos a través de nuestro cabello.30 Sep 15La psoriasis es una condición crónica de la piel que puede tener síntomas de diferentes niveles de intensidad.29 Feb 16¡Notar sangre mientras te cepillas o usas hilo dental puede ser alarmante y no debes ignorarlo!
Boletín
No se pudo guardar su suscripción. Inténtalo de nuevo.
Su suscripción ha sido exitosa.
Más popular
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13