Related Articles
- 16 Janv 19Une bonne partie des personnes qui consultent un médecin naturopathe le font principalement pour des problèmes digestifs. Après des mois d’examens et d’analyses, leur médecin conventionnel les a laissées sans réponse claire, et elles sont à la recherche d’un nouveau point de vue. D’autres fois, leurs examens d’imagerie révèlent quelque chose d’important, mais le système médical est malgré tout à court d’options thérapeutiques.
- 27 Août 18Selon l’Agence de la santé publique du Canada, le diagnostic d’encéphalomyélite myalgique / syndrome de fatigue chronique (EM/SFC) s’appliquait en 2010 à environ 1,4% des Canadiens au-dessus de 12 ans (1). Malheureusement, cette affection étant mal comprise du système médical, elle reste probablement non diagnostiquée chez beaucoup de patients. L’EM/SFC se définit comme une affection provoquant une fatigue profonde, généralement aggravée par l’effort (qu’il soit physique ou émotionnel), accompagnée d’un grand nombre de symptômes systémiques (2).
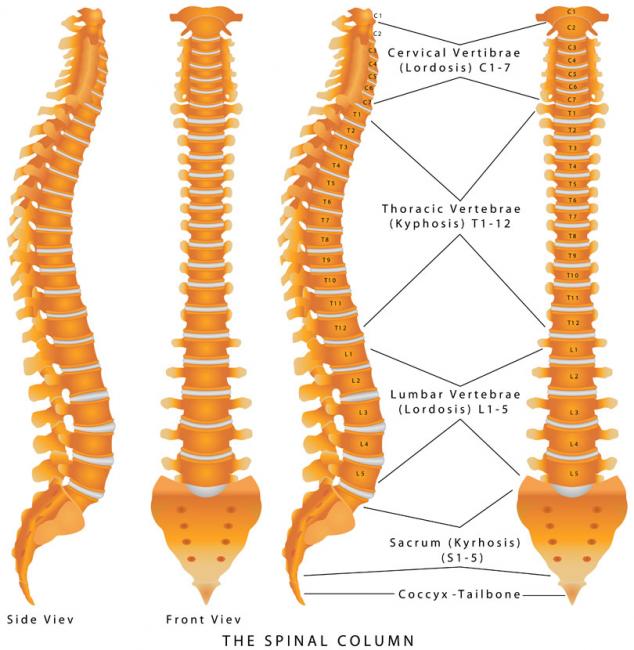
- 16 Janv 19Le mot « arthrite » signifie « inflammation articulaire », du grec ἄρθρον (árthron, « articulation ») et -ῖτις (-îtis, « relatif à ») . Une erreur courante consiste à croire que l’arthrite désigne une maladie précise, alors qu’elle concerne toute douleur ou trouble articulaires. L’arthrite désigne en réalité plus de 100 affections différentes, allant de formes assez légères de tendinites à des pathologies plus systémiques, telles que la polyarthrite rhumatoïde. Elle inclut également les syndromes douloureux et affections liés à l’arthrite, telles que la fibromyalgie et le lupus érythémateux disséminé, qui impliquent le corps entier [1].
- 21 Mai 18Le magnésium est le quatrième minéral le plus abondant dans le corps humain,[1] et il est essentiel à plusieurs centaines de réactions métaboliques et hormonales, chaque jour.[2] Il participe à la formation osseuse (avec le calcium) et ses propriétés myorelaxantes naturelles favorisant le sommeil en font l'objet d'un intérêt croissant. Mais ce n'est qu'un aperçu des bienfaits du magnésium. Il est nécessaire pour le fonctionnement normal des nerfs et des muscles, le rythme cardiaque et la santé du système immunitaire.
- 22 Avr 18On dirait que tout le monde parle de pleine conscience aujourd'hui. Les chroniqueurs et chroniqueuses santé écrivent des articles sur la pleine conscience. Les enseignant(e)s l'introduisent dans leurs salles de classe. Même dans le monde du travail, beaucoup d'entreprises proposent des ateliers de bien-être qui parlent de ses bienfaits. La pleine conscience, parait-il, améliore l'humeur, stimule vos performances sportives et professionnelles, atténue la douleur, entre autres.
- 22 Avr 18Le corps humain est une chose fragile, il est exposé aux blessures graves et à la dégénération chronique due au vieillissement. En médecine, certaines choses que nous faisons peuvent participer à la guérison d'une blessure, comme la désinfecter, la panser, soutenir un os cassé avec une attelle, soulager la pression sur un genou douloureux en utilisant une béquille, etc. Mises à part ces stratégies de soutien de base, nous pouvons parfois faire plus qu'attendre que le corps guérisse de lui-même.
- 10 Août 17
 Des millions de personnes souffrent de douleur chronique, sous une forme ou une autre. Que la cause soit une blessure, une maladie ou une anomalie génétique, la douleur chronique affecte la qualité de vie. Quand la douleur limite votre aptitude à faire quelque chose, ou vous empêche de faire quelque chose, il y a aussi un effet psychologique.
Des millions de personnes souffrent de douleur chronique, sous une forme ou une autre. Que la cause soit une blessure, une maladie ou une anomalie génétique, la douleur chronique affecte la qualité de vie. Quand la douleur limite votre aptitude à faire quelque chose, ou vous empêche de faire quelque chose, il y a aussi un effet psychologique. - 08 Oct 17
 L’huile de lavande pour l’application locale est extraite par distillation à la vapeur des sommités florales de la plante. Néanmoins, en aromathérapie, toute la plante est utilisée. L’huile peut être utilisée de diverses façons – ingérée, inhalée, directement appliquée sur la peau, utilisée en mélange en aromathérapie, dans le bain, etc.
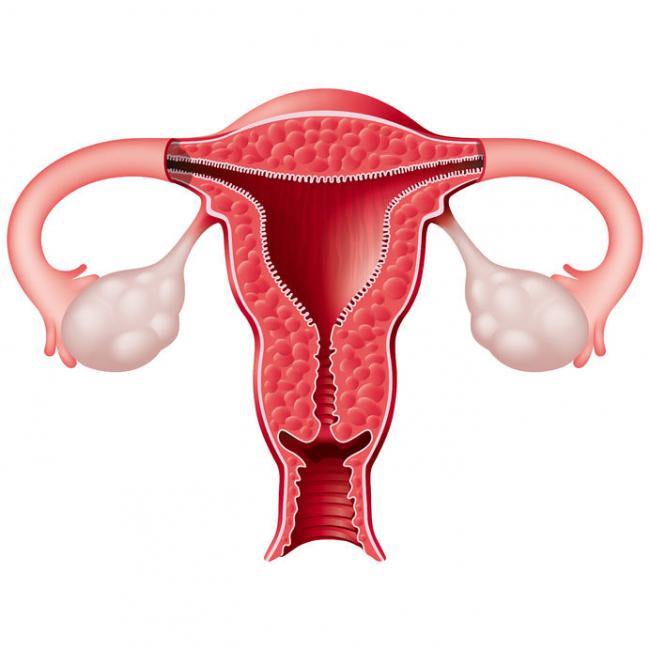
L’huile de lavande pour l’application locale est extraite par distillation à la vapeur des sommités florales de la plante. Néanmoins, en aromathérapie, toute la plante est utilisée. L’huile peut être utilisée de diverses façons – ingérée, inhalée, directement appliquée sur la peau, utilisée en mélange en aromathérapie, dans le bain, etc. - 24 Août 14Le terme dysménorrhée est couramment utilisé pour désigner des menstruations (règles) douloureuses. Considérée comme une affection parmi les plus courantes chez les femmes, le traitement efficace consiste à déterminer la cause première et à la traiter. Quand la douleur est due à une affection pelvienne ou systémique spécifique, elle est qualifiée de dysménorrhée secondaire. En l’absence de maladie ou d’anomalies physiques, la douleur menstruelle est qualifiée de dysménorrhée primaire. Le diagnostic précis repose sur un examen physique approfondi et une analyse des antécédents de santé. Une étude sur des femmes canadiennes en période de règles a révélé que 60 % souffraient de dysménorrhée primaire. 51 % ont déclaré que la douleur avait un impact sur leurs activités durant la journée et 17 % ont déclaré qu’elles ne pouvaient pas travailler (1). Les implications sociales et la prévalence de cette pathologie justifient des traitements sûrs et durables. Cet article explore les options thérapeutiques pour la dysménorrhée primaire.
- 09 Sept 17
- 23 juil 15La cryothérapie corps entier (CCE) est un traitement sanitaire impliquant de courtes expositions à des températures ambiantes inférieures à −100°C (1). Une séance de CCE dure environ 2 à 5 minutes, et la fréquence des séances peut varier suivant le but recherché. Le patient prend place dans une petite cabine qui émet une brume sèche et froide tirée d’un container d’azote liquide situé à proximité. Il en résulte une baisse spectaculaire, quoique brève, des températures corporelles.
- 03 Janv 14
 Le syndrome de la fibromyalgie (SFM) est une condition caractérisée par des douleurs chroniques répandues à travers le corps et par une fatigue extrême. Depuis bien longtemps, on lui considère un diagnostic controversé principalement à cause que sa pathophysiologie qui est peu comprise. Certains croyaient qu’il s’agissait de simulation ou d’une condition psychosomatique (2), d’autres l’ont vu telle une maladie rhumatologique ou neurologique04 juil 1310 Févr 14
Le syndrome de la fibromyalgie (SFM) est une condition caractérisée par des douleurs chroniques répandues à travers le corps et par une fatigue extrême. Depuis bien longtemps, on lui considère un diagnostic controversé principalement à cause que sa pathophysiologie qui est peu comprise. Certains croyaient qu’il s’agissait de simulation ou d’une condition psychosomatique (2), d’autres l’ont vu telle une maladie rhumatologique ou neurologique04 juil 1310 Févr 14 Plusieurs d’entre vous sont au courant du débat public sur la validité de la médecine naturopathique. Ce débat se concentre souvent autour de l’existence des données appuyant l’innocuité et l’efficacité de la médecine naturopathique.(1) Dans cet article, nous éclaircirons l’état de la recherche portant sur la médecine naturopathique et nous soulignerons l’évidence existante, mais pourtant souvent ignorée.03 Janv 14
Plusieurs d’entre vous sont au courant du débat public sur la validité de la médecine naturopathique. Ce débat se concentre souvent autour de l’existence des données appuyant l’innocuité et l’efficacité de la médecine naturopathique.(1) Dans cet article, nous éclaircirons l’état de la recherche portant sur la médecine naturopathique et nous soulignerons l’évidence existante, mais pourtant souvent ignorée.03 Janv 14 Le curcuma est une épice utilisée dans la cuisine Sud-Orientale et celle du Moyen-Orient. De surcroît à son statut d’épice populaire, il s’agit d’une herbe importante dans plusieurs disciplines de médecine. L’usage médicinal du curcuma remonte à 4000 ans en Inde. On l’appelle de bien des noms : le safran indien, le haldi, rhizoma curcumae (jiang huang), asterre merite. Certains le prénomment la racine jaune car le rhizome (racine) de la plante Curcuma longa est jaune.17 juin 13
Le curcuma est une épice utilisée dans la cuisine Sud-Orientale et celle du Moyen-Orient. De surcroît à son statut d’épice populaire, il s’agit d’une herbe importante dans plusieurs disciplines de médecine. L’usage médicinal du curcuma remonte à 4000 ans en Inde. On l’appelle de bien des noms : le safran indien, le haldi, rhizoma curcumae (jiang huang), asterre merite. Certains le prénomment la racine jaune car le rhizome (racine) de la plante Curcuma longa est jaune.17 juin 13 Les minéraux sont des éléments chimiques qui apportent structure et régularisation de l’environnement interne des organismes vivants. Bien qu’ils ne correspondent qu’à une minime fraction du corps, soit seulement 4% du poids total du corps, leur importance est manifestement sous-évaluée. En effet, la vie humaine serait impossible sans eux.24 Sept 14La détoxification de l’organisme peut être réalisée de diverses façons. L’objectif, pour l’essentiel, est d’éliminer les substances chimiques et les polluants environnementaux qui surchargent l’organisme et sont responsables du développement de nombreux problèmes de santé. Une récente étude a révélé que plus de 5 millions de substances chimiques présentes dans l’environnement avaient un impact négatif sur notre système musculaire, neurologique, cardiovasculaire et pulmonaire (1). Les saunas et les lampes à infrarouge sont des dispositifs thérapeutiques efficaces et fiables d’amélioration de la santé globale, grâce à leur capacité à éliminer ces substances chimiques par l’intermédiaire de la peau et de la transpiration.17 juin 16
Les minéraux sont des éléments chimiques qui apportent structure et régularisation de l’environnement interne des organismes vivants. Bien qu’ils ne correspondent qu’à une minime fraction du corps, soit seulement 4% du poids total du corps, leur importance est manifestement sous-évaluée. En effet, la vie humaine serait impossible sans eux.24 Sept 14La détoxification de l’organisme peut être réalisée de diverses façons. L’objectif, pour l’essentiel, est d’éliminer les substances chimiques et les polluants environnementaux qui surchargent l’organisme et sont responsables du développement de nombreux problèmes de santé. Une récente étude a révélé que plus de 5 millions de substances chimiques présentes dans l’environnement avaient un impact négatif sur notre système musculaire, neurologique, cardiovasculaire et pulmonaire (1). Les saunas et les lampes à infrarouge sont des dispositifs thérapeutiques efficaces et fiables d’amélioration de la santé globale, grâce à leur capacité à éliminer ces substances chimiques par l’intermédiaire de la peau et de la transpiration.17 juin 16 L’usage des médecines complémentaires pour le traitement du cancer et ses effets secondaires est monté en flèche ces dernières années. Les thérapies complémentaires, de nature non pharmaceutique, améliorent la qualité de vie et réduisent les effets secondaires des thérapies conventionnelles. Elles comprennent le massage, le yoga, la méditation, l’acuponcture, la supplémentation nutritionnelle et les thérapies intraveineuses.03 Janv 14
L’usage des médecines complémentaires pour le traitement du cancer et ses effets secondaires est monté en flèche ces dernières années. Les thérapies complémentaires, de nature non pharmaceutique, améliorent la qualité de vie et réduisent les effets secondaires des thérapies conventionnelles. Elles comprennent le massage, le yoga, la méditation, l’acuponcture, la supplémentation nutritionnelle et les thérapies intraveineuses.03 Janv 14 Les douleurs chroniques affectent quotidiennement ou régulièrement une grande partie de la population. Ceci comprend un éventail de différentes conditions comme l’ostéoporose (« arthrite de l’usage »), l’arthrite rhumatoïde, la migraine, la fibromyalgie, les douleurs du bas du dos, voir même des conditions de stress répétitif tel les types variés de tendinite et d’autres dommages qui n’ont jamais guéri correctement. On estime qu’environ 18,9% des Canadiens âgés de plus de 18 ans souffrent de douleurs chroniques.23 juin 15Les maux de tête sont pénibles à supporter et, selon leur gravité, peuvent nous gêner dans l’exécution de nos tâches quotidiennes. Il existe de nombreux types de maux de tête, dont les plus courants sont la céphalée de tension, l’algie vasculaire de la face (AVF) et la migraine. Dans la céphalée de tension, la douleur commence à l’arrière de la tête et dans le haut du cou, qui semblent tous deux pris dans un étau, et peut se propager jusqu’à encercler toute le crâne. Il s’agit là de la forme la plus simple de mal de tête, permettant généralement à la plupart des gens de vivre normalement. Ce qui provoque une céphalée de tension ? On ne le sait toujours pas précisément (1). En général, les muscles du crâne se contractent et, quand ils sont en surtension, peuvent être atteints d’une inflammation ou de spasmes. C’est ce qui provoque la douleur. La tension excessive de ces muscles peut provenir de facteurs de stress physique ou mental.
Les douleurs chroniques affectent quotidiennement ou régulièrement une grande partie de la population. Ceci comprend un éventail de différentes conditions comme l’ostéoporose (« arthrite de l’usage »), l’arthrite rhumatoïde, la migraine, la fibromyalgie, les douleurs du bas du dos, voir même des conditions de stress répétitif tel les types variés de tendinite et d’autres dommages qui n’ont jamais guéri correctement. On estime qu’environ 18,9% des Canadiens âgés de plus de 18 ans souffrent de douleurs chroniques.23 juin 15Les maux de tête sont pénibles à supporter et, selon leur gravité, peuvent nous gêner dans l’exécution de nos tâches quotidiennes. Il existe de nombreux types de maux de tête, dont les plus courants sont la céphalée de tension, l’algie vasculaire de la face (AVF) et la migraine. Dans la céphalée de tension, la douleur commence à l’arrière de la tête et dans le haut du cou, qui semblent tous deux pris dans un étau, et peut se propager jusqu’à encercler toute le crâne. Il s’agit là de la forme la plus simple de mal de tête, permettant généralement à la plupart des gens de vivre normalement. Ce qui provoque une céphalée de tension ? On ne le sait toujours pas précisément (1). En général, les muscles du crâne se contractent et, quand ils sont en surtension, peuvent être atteints d’une inflammation ou de spasmes. C’est ce qui provoque la douleur. La tension excessive de ces muscles peut provenir de facteurs de stress physique ou mental.
Actualités
Votre abonnement n'a pas pu être enregistré. Veuillez réessayer.
Vous vous êtes abonné avec succès à l’infolettre de Naturopathic Currents.
Les plus populaires
- 16 juin 13
- 17 juin 13
- 17 juin 13
- 17 juin 13
- 01 juil 13
- 16 juin 13
- 17 juin 13
- 17 juin 13
- 17 juin 13
- 01 juil 13
- 16 juin 13
- 17 juin 13
- 17 juin 13
- 17 juin 13
- 01 juil 13