Related Articles
- 10 Déc 16
 Cet article constitue la suite, et la fin, d’un précédent texte traitant des alternatives à la pilule contraceptive. La première partie a permis d’explorer les dispositifs intra-utérins (DIU) hormonaux et cuivreux. Cette suite couvrira d’autres alternatives telles : l’anneau, le patch, le diaphragme, les préservatifs ainsi que la méthode de sensibilisation à la fertilité.
Cet article constitue la suite, et la fin, d’un précédent texte traitant des alternatives à la pilule contraceptive. La première partie a permis d’explorer les dispositifs intra-utérins (DIU) hormonaux et cuivreux. Cette suite couvrira d’autres alternatives telles : l’anneau, le patch, le diaphragme, les préservatifs ainsi que la méthode de sensibilisation à la fertilité.
- 30 Oct 18Vos règles sont en retard, vraiment en retard. Vous n’êtes pourtant pas enceinte, ni en phase de ménopause. Vous avez peut-être manqué un cycle, ou plusieurs. Naturellement, c’est inquiétant : la plupart des femmes dont les règles ne se décident pas à apparaitre font des tests de grossesse répétés, pour se rassurer. Mais les raisons qui peuvent expliquer l’absence des règles vont bien au-delà d’une éventuelle grossesse.
- 16 Mars 19Le déséquilibre hormonal est un problème de santé auquel beaucoup de femmes sont confrontées. Celles-ci sont amenées à prendre de plus en plus de responsabilités – elles prodiguent des soins, s’occupent des enfants, en plus de travailler pour joindre les deux bouts. Elles sont en conséquence exposées à un stress de plus en plus important, une des principales raisons de l’augmentation des déséquilibres hormonaux. L’exposition aux xéno-œstrogènes dans les produits ménagers (les emballages en plastique), dans les produits de soins, voire dans l’eau du robinet, peut contribuer aux déséquilibres hormonaux, de même que de mauvais choix alimentaires. Ces déséquilibres proviennent de changements dans les taux relatifs d’œstrogènes, de progestérone et/ou de testostérone : les œstrogènes peuvent être trop élevés par rapport à la progestérone, ou la progestérone être trop faible, faisant paraitre élevé le taux d’œstrogènes. Notre article se concentrera sur ces déséquilibres entre progestérone et œstrogènes.
- 24 Sept 18L’endométriose est une affection douloureuse chronique qui, d’après les estimations, concernait en 2009 plus de 344 000 femmes au Canada [1]. Ce chiffre ne reflète que les cas confirmés par la chirurgie, mais bien d’autres femmes sont atteintes sans avoir reçu pour autant un diagnostic formel. Cette affection peut avoir un impact considérable sur la qualité de vie, les femmes éprouvant des symptômes pouvant comporter des hémorragies menstruelles graves et douloureuses. Si l’on se base sur sa prévalence, le coût de l’endométriose pour la société canadienne est estimé à 1,8 milliard de dollars par an (si l’on prend en compte le coût des soins ainsi que celui de la perte des journées de travail et de la baisse de productivité) [1].
- 24 Sept 18Le frottis cervico-vaginal, ou test Pap, a pour la santé des femmes une importance particulière, puisqu’il permet de réduire l’incidence du cancer du col de l’utérus [1]. Mais avec tant de phases différentes présentées par les cellules atypiques ou anormales, avant même leur évolution tumorale, il peut être difficile pour les femmes de comprendre ce que signifient les résultats de leur test Pap, et de savoir comment réagir dans l’intérêt de leur santé.
- 30 Oct 18Le syndrome des ovaires polykystiques (SOPK) est une affection qui se manifeste par des symptômes reproductifs et endocriniens, et touche à l’heure actuelle au moins 5 à 10% des femmes en âge de procréer [1].
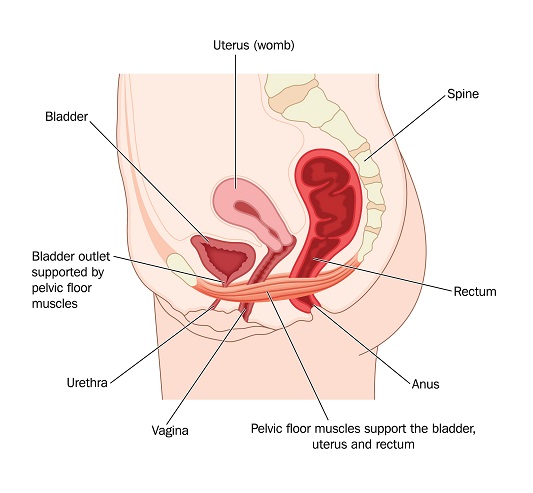
- 09 Mai 19La structure du périnée présente un système de support pour les organes génitaux. Ces muscles, comprenant le diaphragme pelvien et les muscles élévateurs de l’anus, forment une ceinture autour de l’urètre, du vagin et du rectum. À défaut de ce support structurel, les femmes peuvent développer des troubles périnéaux tels que prolapsus génital, hyperactivité vésicale, incontinence urinaire à l’effort et incontinence fécale. Les muscles en question peuvent être lésés ou affaiblis par l’accouchement, l’âge, les sauts répétés, ainsi que par leur manque d’utilisation ou d’exercices de renforcement.
- 30 Nov 18Les fluctuations du taux d’hormones sexuelles au cours du cycle menstruel peuvent avoir des conséquences sur le niveau d’énergie et l’humeur, et provoquer des symptômes physiques, le plus souvent en fin de phase lutéale. Ces symptômes peuvent pourtant apparaitre dès l’ovulation et se poursuivre jusqu’aux règles, comme c’est souvent le cas dans le trouble dysphorique prémenstruel (TDPM), une affection grave et spécifique, inscrite au DSM-5 et reconnue pour ses importants symptômes cognitifs et affectifs [1].
- 20 Août 18La plupart des femmes passent toute leur vie à attendre la fin de leur cycle menstruel. « Finis, les ennuis ! » proclamons-nous, en supposant que cette époque bénie nous apportera la fin de tous les déséquilibres hormonaux, maux de tête, problèmes de peau, ballonnements, instabilité d’humeur – et bien sûr, risques de grossesse. Mais à mesure que le temps passe, et que de nouveaux symptômes apparaissent, la question peut devenir : « Suis-je en train de changer, ou est-ce autre chose ? », question très pertinente puisque les symptômes en cours de ménopause peuvent aller bien au-delà des traditionnelles sueurs nocturnes et bouffées de chaleur.
- 09 Mai 19La grossesse s’étend sur neuf mois, c’est-à-dire trois trimestres. Le post-partum (période qui suit l’accouchement) est parfois appelé le « quatrième trimestre », et peut être divisé en trois phases distinctes.
- 16 Avr 19On décrit généralement le syndrome des ovaires polykystiques (SOPK) comme un trouble hormonal, mais c’est aussi, et peut-être avant tout, un trouble métabolique. Les femmes atteintes du SOPK présentent souvent des symptômes de dérèglements hormonaux divers, y compris des troubles de la reproduction, qui se manifestent d’ordinaire par un allongement des règles et une ovulation irrégulière. En outre, on observe fréquemment une dérégulation à long terme du métabolisme des lipides et de l’équilibre de l’insuline et du glucose, pouvant, à terme, entrainer une stéatose hépatique non alcoolique (SHNA). Les autres symptômes courants du SOPK sont notamment l’acné (ce que j’appelle une « barbe d’acné », d’après la zone du visage et du cou où elle apparait), une croissance anormale de poils sur le visage, ainsi que des difficultés à perdre du poids, en particulier la graisse corporelle. Ces troubles apparaissent généralement lorsque le taux d’hormones androgènes, telles que la testostérone, devient trop élevé, les ovaires cessant alors de fonctionner normalement.
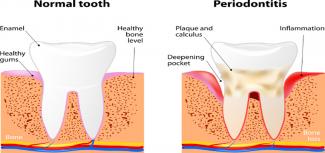
- 21 Mai 18Vous savez, bien sûr, que le nettoyage des dents est bon pour l’hygiène buccale, mais savez-vous qu’il peut aussi améliorer le bien-être de tout l’organisme ? Le brossage et le passage du fil dentaire chaque jour sont indispensables à l’entretien de nos dents et de nos gencives, mais sont peut-être encore plus importants pour la femme enceinte et pour celle qui veut l’être.
- 22 Janv 18La principale différence entre le « baby blues » et la dépression postnatale réside dans l’ampleur et la durée des symptômes, notamment : tristesse, pleurs, anxiété, perte d’intérêt pour ce qui constituait naguère un plaisir, et relative indifférence envers le bébé. Dans le baby blues, ces symptômes sont légers et n’ont qu’un impact minimum sur l’activité de la personne (1).
- 16 Mai 17
 L’accouchement est l’un des processus les plus bouleversants qu’une femme peut éprouver – mais si l’intensité de cet événement reste constante quelle que soit l’époque, les conditions et les attentes qui le concernent ont évolué. Dans la culture occidentale actuelle, la première fois qu’une femme est confrontée à une naissance, il s’agit généralement de celle de son propre enfant.
L’accouchement est l’un des processus les plus bouleversants qu’une femme peut éprouver – mais si l’intensité de cet événement reste constante quelle que soit l’époque, les conditions et les attentes qui le concernent ont évolué. Dans la culture occidentale actuelle, la première fois qu’une femme est confrontée à une naissance, il s’agit généralement de celle de son propre enfant. - 18 Mai 16Qu’elle soit naturelle, déclenchée, ou par césarienne, la naissance d’un enfant peut être une expérience passionnante, effrayante et difficile – alors que la vie commence à peine ! Si certains accouchements se déroulent exactement comme prévu, d’autres se révèlent plus délicats, et il est heureux que des interventions telles que l’accouchement par césarienne existent pour éviter à certaines femmes les conséquences négatives d’un accouchement problématique.
- 10 Mars 14
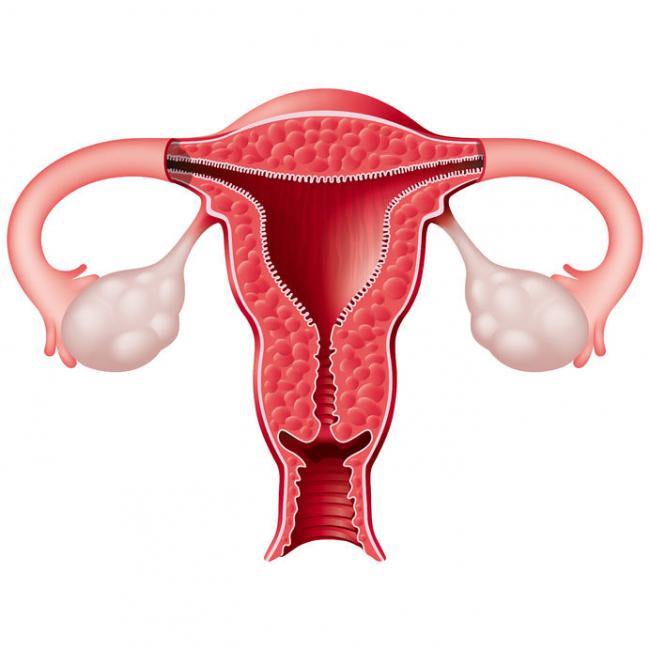
 Le nombre de couples vivant l’infertilité et/ou ayant recours à la technologie de reproduction assistée ne cesse de croitre. (1) Une étude publiée en 2012 stipulait que parmi les couples canadiens (dont la femme est âgée entre 18 et 44 ans), la prévalence d’infertilité se situait entre 11 et 15%, ce qui représente une augmentation par rapport aux données statistiques antérieures.
15 Déc 1624 Août 14Le terme dysménorrhée est couramment utilisé pour désigner des menstruations (règles) douloureuses. Considérée comme une affection parmi les plus courantes chez les femmes, le traitement efficace consiste à déterminer la cause première et à la traiter. Quand la douleur est due à une affection pelvienne ou systémique spécifique, elle est qualifiée de dysménorrhée secondaire. En l’absence de maladie ou d’anomalies physiques, la douleur menstruelle est qualifiée de dysménorrhée primaire. Le diagnostic précis repose sur un examen physique approfondi et une analyse des antécédents de santé. Une étude sur des femmes canadiennes en période de règles a révélé que 60 % souffraient de dysménorrhée primaire. 51 % ont déclaré que la douleur avait un impact sur leurs activités durant la journée et 17 % ont déclaré qu’elles ne pouvaient pas travailler (1). Les implications sociales et la prévalence de cette pathologie justifient des traitements sûrs et durables. Cet article explore les options thérapeutiques pour la dysménorrhée primaire.05 Oct 16
Le nombre de couples vivant l’infertilité et/ou ayant recours à la technologie de reproduction assistée ne cesse de croitre. (1) Une étude publiée en 2012 stipulait que parmi les couples canadiens (dont la femme est âgée entre 18 et 44 ans), la prévalence d’infertilité se situait entre 11 et 15%, ce qui représente une augmentation par rapport aux données statistiques antérieures.
15 Déc 1624 Août 14Le terme dysménorrhée est couramment utilisé pour désigner des menstruations (règles) douloureuses. Considérée comme une affection parmi les plus courantes chez les femmes, le traitement efficace consiste à déterminer la cause première et à la traiter. Quand la douleur est due à une affection pelvienne ou systémique spécifique, elle est qualifiée de dysménorrhée secondaire. En l’absence de maladie ou d’anomalies physiques, la douleur menstruelle est qualifiée de dysménorrhée primaire. Le diagnostic précis repose sur un examen physique approfondi et une analyse des antécédents de santé. Une étude sur des femmes canadiennes en période de règles a révélé que 60 % souffraient de dysménorrhée primaire. 51 % ont déclaré que la douleur avait un impact sur leurs activités durant la journée et 17 % ont déclaré qu’elles ne pouvaient pas travailler (1). Les implications sociales et la prévalence de cette pathologie justifient des traitements sûrs et durables. Cet article explore les options thérapeutiques pour la dysménorrhée primaire.05 Oct 16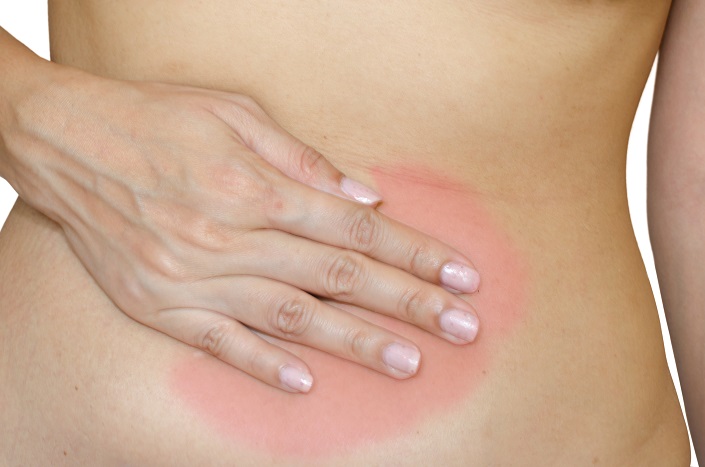 L’endométriose se caractérise par la présence de tissu endométrial en dehors de l’utérus. Ces lésions tissulaires réagissent à des stimuli hormonaux, comme les œstrogènes, et peuvent causer de très fortes douleurs pelviennes chez bien des femmes. La maladie présente de nombreux stades et degrés différents.10 Janv 17
L’endométriose se caractérise par la présence de tissu endométrial en dehors de l’utérus. Ces lésions tissulaires réagissent à des stimuli hormonaux, comme les œstrogènes, et peuvent causer de très fortes douleurs pelviennes chez bien des femmes. La maladie présente de nombreux stades et degrés différents.10 Janv 17
Actualités
Votre abonnement n'a pas pu être enregistré. Veuillez réessayer.
Vous vous êtes abonné avec succès à l’infolettre de Naturopathic Currents.
Les plus populaires
- 16 juin 13
- 17 juin 13
- 17 juin 13
- 17 juin 13
- 01 juil 13
- 16 juin 13
- 17 juin 13
- 17 juin 13
- 17 juin 13
- 01 juil 13
- 16 juin 13
- 17 juin 13
- 17 juin 13
- 17 juin 13
- 01 juil 13