Related Articles
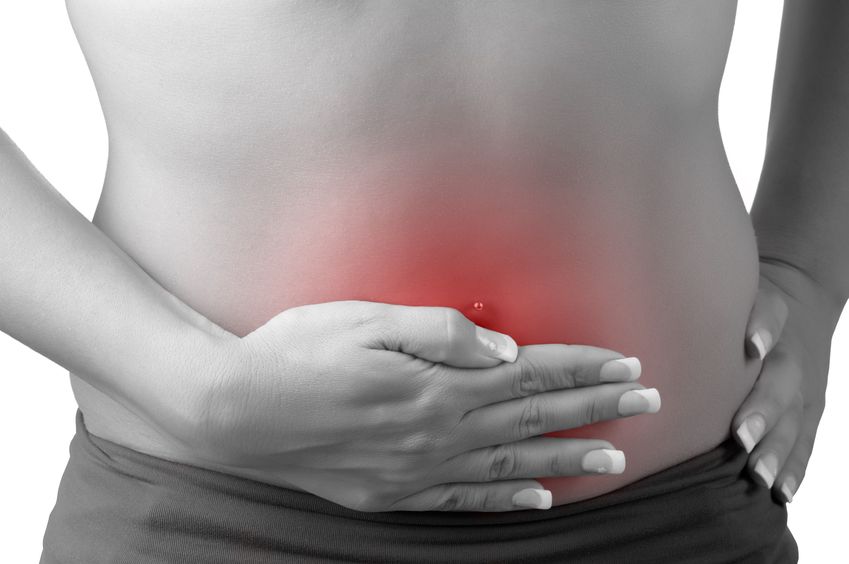
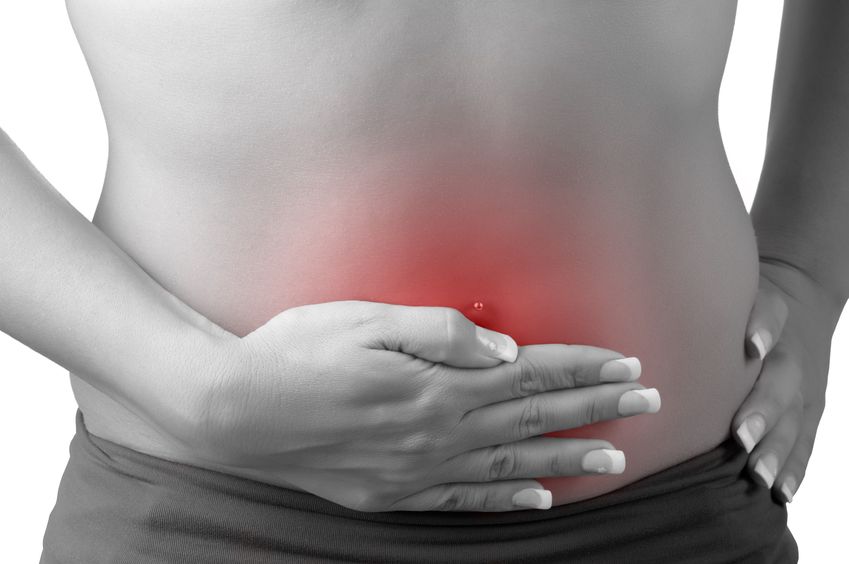
- 13 5月 18私が自然療法医として遭遇する、かなり一般的でしばしば認識されていない疾患は、「真菌感染症」です。聞いたことがあるかもしれません。カンジダ症(COS)とも呼ばれます。この疾患では、様々な軽度の非特異的な症状が全身に現れる可能性があり、一度に多くの患者が、数ヶ月または数年にわたり原因不明で治療されないままでいることがあります。
- 30 4月 17スィートアーモンドオイルは、ラテン語名でPrunus dulcis あるいはPrunus amygdalusのアーモンドの木の、ナッツからではなく種子から作られます[1][2]。アーモンドの木の果実は、外皮と固い殻の中に、―食べられる部分である―種子のある核果です。これは、多くの人がナッツ類にアレルギーがあるのにアーモンドはそうでない理由ですが、ナッツおよびアーモンドの両方にアレルギーがある人もいます。
- 03 11月 16
- 13 10月 15
- 09 11月 15
- 08 6月 15
- 28 2月 17尋常性座瘡は、多くの人が人生で経験する一般的な皮膚疾患です。ニキビ発疹は、毛穴が過剰な皮脂と古くなった皮膚細胞とで詰まる際に形成されますが、同時に皮膚細胞(ケラチノサイト)の生産が増加してバリアーが形成され、この過剰物が毛穴から分泌されるのが妨げられます。この毛穴内部の環境はバクテリア、プロピオン酸菌属、が成長・増殖するのに好ましく、これが炎症を引き起こしニキビ発疹を拡散させます。
- 07 5月 15
- 02 9月 15
- 11 9月 14
- 09 7月 15
- 17 7月 16
- 13 4月 15
- 13 2月 16
- 09 7月 15
- 03 7月 19日が昇り、目を覚まして大あくびをし、ついにベッドから出ることにしました。あなたの一日が始まりました。朝食を摂り…もしくは摂らずに(できれば摂り)、メールとソーシャルメディアをすべて確認しました。いよいよ「身支度」の時間です。女性は、外出する前と寝る前に、180種類以上の成分を含む12種類のパーソナルケア製品を使用し、男性は、約85種類の成分を含む6種類のパーソナルケア製品を使用するといわれています。[1]
- 01 12月 13'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201312){ ?> download pdf01 12月 13'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201312){ ?> download pdf09 10月 19
 ここ数年、酸塩基平衡が健康の話題で非常に取り上げられるようになりました。主に注目されている点は、体内のアルカリ性(塩基性)濃度を高めて酸塩基平衡をサポートするための食事方法で、健康全般や骨粗鬆症などの特定の疾患の治癒のための食事療法やサプリメント療法が理論化および研究されてきました。しかし、最近の研究により、酸性食品が骨の健康に悪影響を及ぼすという概念を覆すような結果が示されていることから、この関係性を解明するための研究が行われ始めています。[1]ごく最近の研究では、皮膚の健康には酸性とアルカリ性のどちらがより有効であるかが示されていて、興味深いことに、皮膚表面の酸性濃度を確立・維持することの重要性がより認識され始めています。この記事では、皮膚の健康維持と一般的な皮膚疾患の治癒の両方において、酸が果たす積極的な役割を探り、この酸外套の働きを促す方法について解説します。29 12月 19
ここ数年、酸塩基平衡が健康の話題で非常に取り上げられるようになりました。主に注目されている点は、体内のアルカリ性(塩基性)濃度を高めて酸塩基平衡をサポートするための食事方法で、健康全般や骨粗鬆症などの特定の疾患の治癒のための食事療法やサプリメント療法が理論化および研究されてきました。しかし、最近の研究により、酸性食品が骨の健康に悪影響を及ぼすという概念を覆すような結果が示されていることから、この関係性を解明するための研究が行われ始めています。[1]ごく最近の研究では、皮膚の健康には酸性とアルカリ性のどちらがより有効であるかが示されていて、興味深いことに、皮膚表面の酸性濃度を確立・維持することの重要性がより認識され始めています。この記事では、皮膚の健康維持と一般的な皮膚疾患の治癒の両方において、酸が果たす積極的な役割を探り、この酸外套の働きを促す方法について解説します。29 12月 19コラーゲンペプチドはどこからともなく現れたようで、 ソーシャルメディアで宣伝され、雑誌の表紙にも掲載 されています。美容師までもが、コラーゲンペプチドを スムージーに加える方法について話していました。しか し、コラーゲンペプチドとは何でしょう?誰もがコラー ゲンの粉末をコーヒーやスムージー、朝食のオートミ ールボウルに加えているのはなぜでしょう?そして、食 事にもコラーゲンペプチドを加えるべきでしょうか
月刊ニュースレター
サブスクリプションを保存できませんでした。もう一度やり直してください。
サブスクリプションは成功しました。