Related Articles
- 06 Dic 18¿Alguna vez te has sentido hinchado o estreñido? ¿Tal vez tienes dolores de cabeza o reacciones en la piel sin causa conocida? ¿Tal vez estás constantemente cansado, no puedes concentrarte o prestar atención? La causa de estas reacciones puede sorprenderte y no tendrás que buscarla más allá de tu cena.
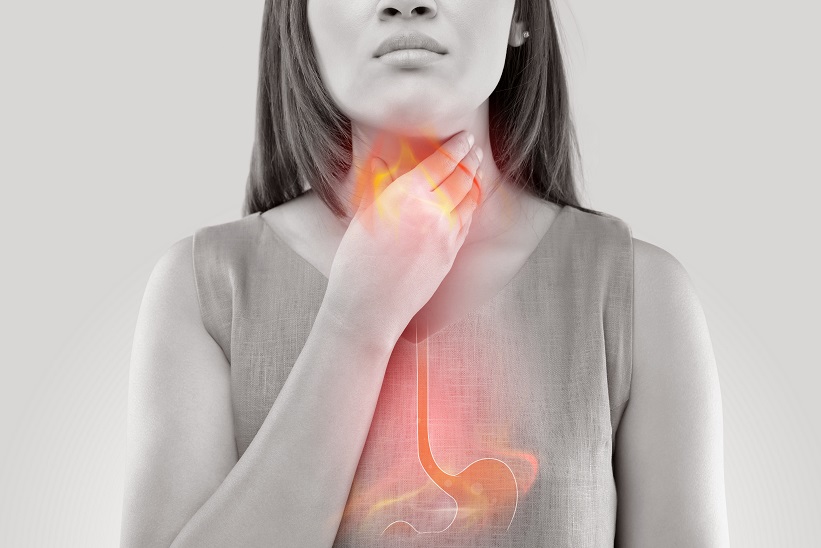
- 06 Dic 18La enfermedad por reflujo gastroesofágico (ERGE) es el flujo en dirección opuesta de los contenidos del estómago hacia el esófago, a menudo llamada también “acidez estomacal” o “reflujo ácido”. La ERGE se produce principalmente debido a un aumento de la presión abdominal o al mal funcionamiento del esfínter esofágico inferior (EEI), que es un conjunto de músculos ubicado en el extremo del esófago donde se encuentra con el estómago.
- 09 Mayo 19El acné vulgar es una de las afecciones cutáneas crónicas más comunes. Se estima que del 80 al 90% de la población tendrá algún grado de acné.[1] Aunque es una condición relativamente benigna, puede afectar muy seriamente la salud mental de una persona. Se observan tasas más altas de ansiedad y depresión en las personas con acné, independientemente de la gravedad.[2] Incluso una vez que las lesiones de acné han desaparecido, las cicatrices y los cambios en la pigmentación que posiblemente queden pueden afectar la autoestima y el bienestar psicológico por mucho tiempo. Tan solo por estas razones, encontrar soluciones efectivas para el acné es vital.
- 28 Feb 19El dolor crónico es un problema de salud importante, y se estima que la mitad de las personas que sufren de dolor crónico lo han tenido durante más de 10 años.1
- 30 Abr 19A menudo pensamos que el síndrome de ovario poliquístico (SOP) es un trastorno hormonal, pero también es (y quizás incluso en mayor medida) metabólico.
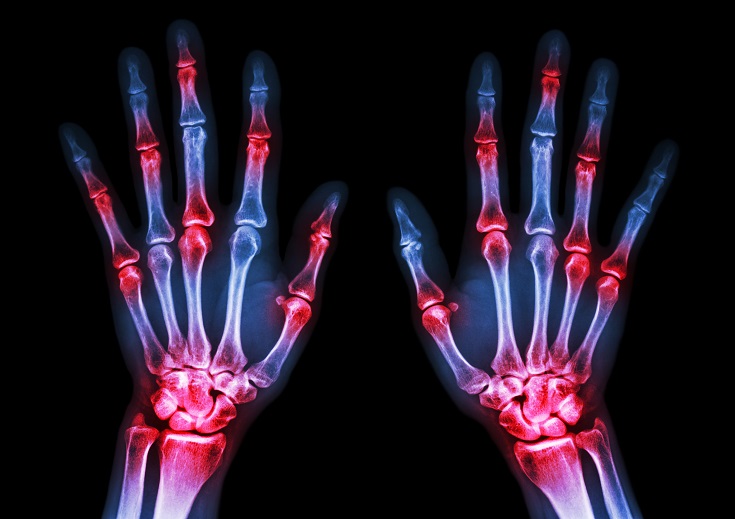
- 31 Oct 18Una condición crónica bastante común que afecta a las personas es la artritis reumatoide (AR); una forma de inflamación crónica de las articulaciones que puede tener un gran impacto en la calidad de vida.
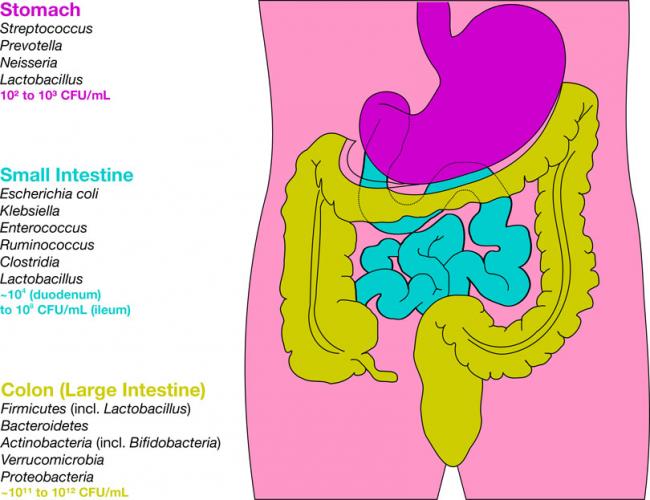
- 28 Feb 19Un intestino sano es una parte crucial de la conservación de tu salud en general. Hoy parece que muchas enfermedades y problemas de salud tienen su raíz en un desequilibrio en el intestino.
- 28 Feb 19El sobrecrecimiento bacteriano en el intestino delgado (SIBO, por sus siglas en inglés) es un término que se usa para describir el resultado final del movimiento de bacterias desde el intestino grueso hacia el intestino delgado.
- 31 Ene 19Una gran parte de las personas que acuden a médicos naturopáticos vienen preocupados principalmente por los problemas digestivos. Después de meses de investigaciones y análisis de sangre, a menudo se quedan sin respuestas de su médico y buscan una nueva perspectiva.
- 31 Mar 19Más del 50% de las mujeres sufrirán de una infección del tracto urinario (ITU) durante su vida. De un tercio a la mitad de estas mujeres volverán a sufrir una ITU dentro de un año.
- 30 Abr 18Hace cien años, la idea de ser “sensible” a un alimento habría sido absurda.
- 31 Mayo 18Una condición bastante común, pero a menudo poco reconocida, que encuentro como médico naturópata es la “infección crónica por hongos”; algo de lo que puedes haber oído hablar.
- 30 Abr 18Al viajar a regiones tropicales y subtropicales, siempre existe la posibilidad de contraer una infección bacteriana que se convierte en diarrea del viajero.
- 30 Abr 17Vamos directo al grano, ¡cuéntame todo sobre tu popó! Si bien este podría no ser el mejor tema de conversación en una oficina, aunque no lo creas, a mí como médico naturópata, ¡realmente me interesa hacer esta pregunta!
- 30 Abr 17El aceite de almendras dulces proviene de la semilla - ¡no es una nuez! - del almendro que lleva el nombre latino Prunus dulcis o Prunus amygdalus (1,2). El fruto del almendro es una drupa que tiene una cubierta exterior y una cáscara dura con la semilla, y adentro la parte comestible. Es por eso que muchas personas que son alérgicas a las nueces, a veces no son alérgicas a las almendras; sin embargo, puedes ser alérgico tanto a las nueces como a las almendras.
- 30 Jun 16El uso de medicamentos complementarios para el tratamiento del cáncer y sus efectos secundarios se ha disparado en los últimos años.
- 02 Jul 14
 La dermatitis atópica, también conocida como eczema, es una afección inflamatoria crónica y/o reincidente de la piel, la cual a menudo empieza durante la infancia y persiste hasta la adultez. Según la Asociación Mundial de la Alergia, el término “atópico” se refiere a la predisposición genética de desarrollar una reacción alérgica y producir anticuerpos IgE en respuesta a la exposición ante un alérgeno usualmente proteico. 01 Ene 14'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201401){ ?> download pdf
La dermatitis atópica, también conocida como eczema, es una afección inflamatoria crónica y/o reincidente de la piel, la cual a menudo empieza durante la infancia y persiste hasta la adultez. Según la Asociación Mundial de la Alergia, el término “atópico” se refiere a la predisposición genética de desarrollar una reacción alérgica y producir anticuerpos IgE en respuesta a la exposición ante un alérgeno usualmente proteico. 01 Ene 14'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201401){ ?> download pdf El dolor crónico afecta a un gran porcentaje de la población en general sobre una base diaria o de otra manera regular. Incluye una variedad de diferentes condiciones, tales como la osteoartritis (artritis por "desgaste"), artritis reumatoide, migraña, fibromialgia, dolor de espalda baja, e incluso condiciones causadas por esfuerzos repetitivos tales como diversos tipos de tendinitis y otras lesiones que no sanan correctamente.29 Feb 16La microbiota humana se define como la "serie completa de genes de todos los microbios en el cuerpo humano...31 Ago 16¿Alguna vez se imaginó unas vacaciones maravillosas antes de que sucedieran? ¿Alguna vez ha dado un primer beso y lo ha repetido una y otra vez en su cabeza?
El dolor crónico afecta a un gran porcentaje de la población en general sobre una base diaria o de otra manera regular. Incluye una variedad de diferentes condiciones, tales como la osteoartritis (artritis por "desgaste"), artritis reumatoide, migraña, fibromialgia, dolor de espalda baja, e incluso condiciones causadas por esfuerzos repetitivos tales como diversos tipos de tendinitis y otras lesiones que no sanan correctamente.29 Feb 16La microbiota humana se define como la "serie completa de genes de todos los microbios en el cuerpo humano...31 Ago 16¿Alguna vez se imaginó unas vacaciones maravillosas antes de que sucedieran? ¿Alguna vez ha dado un primer beso y lo ha repetido una y otra vez en su cabeza?
Boletín
No se pudo guardar su suscripción. Inténtalo de nuevo.
Su suscripción ha sido exitosa.
Más popular
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13