Related Articles
- 31 Dic 16Esta es la segunda parte de un artículo que describe cuáles son las opciones para el control de la natalidad, aparte de la píldora anticonceptiva. La primera parte trató de los DIU hormonales y de cobre. Y la segunda parte cubrirá el anillo vaginal, el parche anticonceptivo, el diafragma, los condones y el método basado en el conocimiento de la fertilidad.
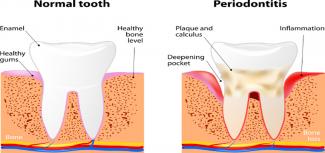
- 31 Mayo 18Por supuesto, la limpieza dental es fundamental para nuestra salud oral, pero ¿sabías que también puede aumentar el bienestar de todo tu cuerpo? El cepillado dental y el uso del hilo dental a diario son cruciales para mantener la salud de nuestras encías y dientes; sin embargo, esto podría ser aún más importante en las mujeres embarazadas y en las que buscan concebir.
- 30 Oct 15Todos lo hacemos. Sabes que tú también eres culpable de eso. ¿Quieres saber de qué estoy hablando?
- 30 Jun 17Comprender tu ciclo menstrual implica más que solo estimar cuándo llegará tu próximo período.
- 03 Feb 15
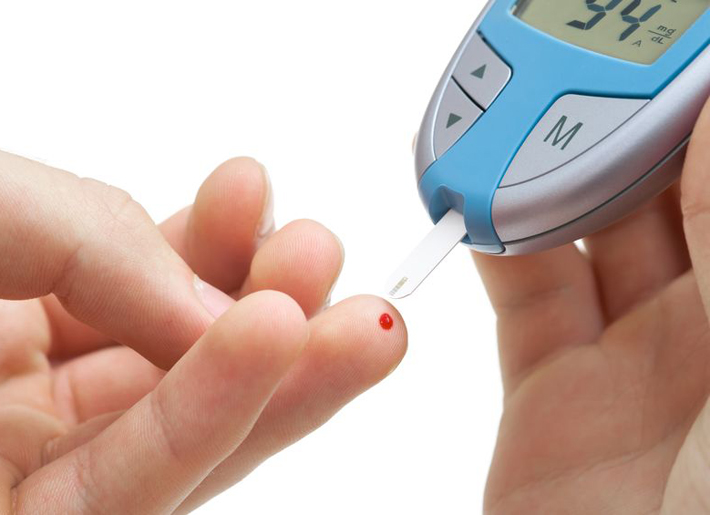
 La diabetes mellitus gestacional (DMG) es una complicación del embarazo que se define como una regulación deteriorada de la azúcar en la sangre que comienza durante el embarazo y que ya no está presente después del parto. Aunque la prevalencia varía, un estudio reciente realizado por el CDC informa que hasta un 9,2% de los embarazos se ven afectados por la diabetes gestacional.
La diabetes mellitus gestacional (DMG) es una complicación del embarazo que se define como una regulación deteriorada de la azúcar en la sangre que comienza durante el embarazo y que ya no está presente después del parto. Aunque la prevalencia varía, un estudio reciente realizado por el CDC informa que hasta un 9,2% de los embarazos se ven afectados por la diabetes gestacional. - 02 Jun 14
 El embarazo puede ser uno de los momentos más emocionantes en la vida de una mujer. También puede ser uno de los momentos más estresantes, especialmente si el embarazo se complica con problemas de salud. Hay muchos "efectos secundarios" comunes y familiares del embarazo, como las náuseas, el ardor de estómago y la fatiga. Sin embargo, también hay condiciones más graves que se pueden desarrollar después del embarazo y los síntomas no deben ser ignorados o dejados de lado, ya que potencialmente pueden ser signos de una nueva aparición de alguna enfermedad, y podría afectar en gran medida la salud a largo plazo de la mujer.31 Jul 17Muchas veces, cuando escuchamos la palabra “infertilidad”, nuestra mente se dirige inmediatamente a una mujer que quiere tener un hijo.10 Mar 14'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201403){ ?> download pdf
El embarazo puede ser uno de los momentos más emocionantes en la vida de una mujer. También puede ser uno de los momentos más estresantes, especialmente si el embarazo se complica con problemas de salud. Hay muchos "efectos secundarios" comunes y familiares del embarazo, como las náuseas, el ardor de estómago y la fatiga. Sin embargo, también hay condiciones más graves que se pueden desarrollar después del embarazo y los síntomas no deben ser ignorados o dejados de lado, ya que potencialmente pueden ser signos de una nueva aparición de alguna enfermedad, y podría afectar en gran medida la salud a largo plazo de la mujer.31 Jul 17Muchas veces, cuando escuchamos la palabra “infertilidad”, nuestra mente se dirige inmediatamente a una mujer que quiere tener un hijo.10 Mar 14'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201403){ ?> download pdf El síndrome de ovario poliquístico (SOP) es una enfermedad que consiste en la disfunción ovulatoria e hiperandrogenismo, que se define como el exceso de actividad de la testosterona y hormonas andrógenas relacionadas. El SOP afecta aproximadamente al 10% de las mujeres en edad reproductiva, y es una causa común de infertilidad. Sin embargo, las mujeres con SOP a menudo sufren de trastornos más sutiles en otras hormonas eje, así, como la tiroides y las suprarrenales. Este artículo explorará el papel de estos sistemas hormonales en la infertilidad asociada con el síndrome de ovario poliquístico. Comenzamos con una descripción de los problemas del síndrome de ovario poliquístico, así como las terapias basadas en cambios del estilo de vida, que debería ser el tratamiento de primera línea para todas las mujeres con SOP.08 Jun 15
El síndrome de ovario poliquístico (SOP) es una enfermedad que consiste en la disfunción ovulatoria e hiperandrogenismo, que se define como el exceso de actividad de la testosterona y hormonas andrógenas relacionadas. El SOP afecta aproximadamente al 10% de las mujeres en edad reproductiva, y es una causa común de infertilidad. Sin embargo, las mujeres con SOP a menudo sufren de trastornos más sutiles en otras hormonas eje, así, como la tiroides y las suprarrenales. Este artículo explorará el papel de estos sistemas hormonales en la infertilidad asociada con el síndrome de ovario poliquístico. Comenzamos con una descripción de los problemas del síndrome de ovario poliquístico, así como las terapias basadas en cambios del estilo de vida, que debería ser el tratamiento de primera línea para todas las mujeres con SOP.08 Jun 15 La infertilidad masculina es determinada a través de la cantidad y calidad del esperma. Se considera que un hombre está en riesgo de infertilidad si su conteo de esperma es menor a 20 millones por ml, y puede ser estéril si el conteo de esperma es menor a 500,000 por ml. Los análisis del semen comúnmente son hechos por un microscopio óptico y un microscopio electrónico de barrido. La infertilidad femenina se ha convertido en un tema médico popular, pero ¿y qué sobre los hombres; la otra mitad del a ecuación? 31 Mayo 16El síndrome de Down recibió su nombre en 1866 cuando John Langdon Down describió este trastorno por primera vez.31 Mayo 16¿Estresada? En el mundo de hoy, a menudo escuchamos que nuestras glándulas suprarrenales están agotadas y no tienen un rendimiento óptimo. Por lo general, atribuimos esto a factores estresantes externos tales como la sobrecarga de trabajo, las responsabilidades emocionales, las responsabilidades de las relaciones personales o las tensiones financieras.30 Jun 18La disponibilidad de los métodos anticonceptivos ha sido un apoyo increíble a la autonomía de las mujeres sobre su salud reproductiva. Como mujeres, hemos gozado de esta maravillosa oportunidad de tener el control de nuestros cuerpos; ya sea para prevenir un embarazo accidental, o para obtener alivio de la disfunción hormonal.14 Mar 14'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201403){ ?> download pdf
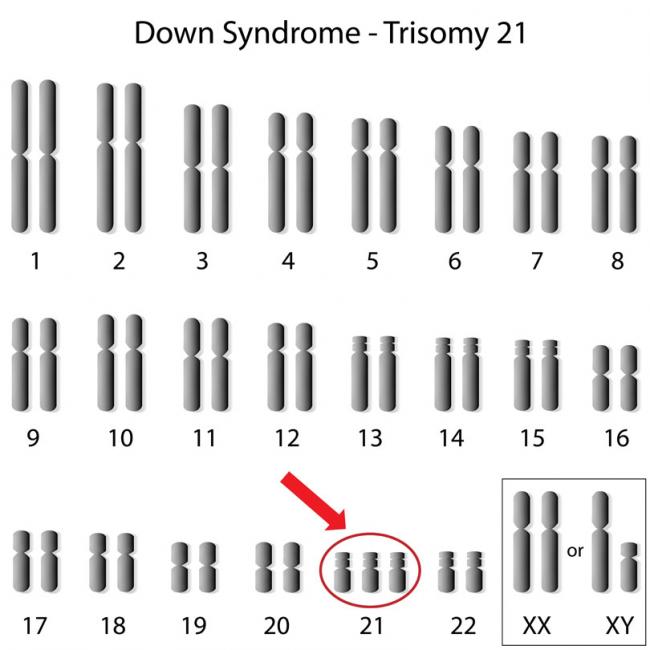
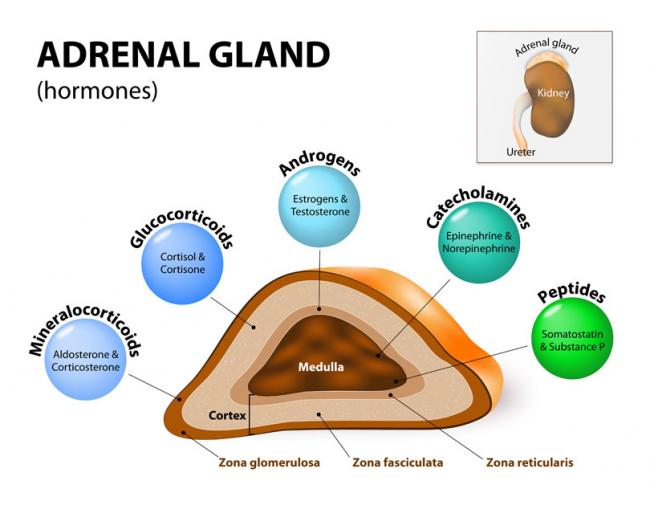
La infertilidad masculina es determinada a través de la cantidad y calidad del esperma. Se considera que un hombre está en riesgo de infertilidad si su conteo de esperma es menor a 20 millones por ml, y puede ser estéril si el conteo de esperma es menor a 500,000 por ml. Los análisis del semen comúnmente son hechos por un microscopio óptico y un microscopio electrónico de barrido. La infertilidad femenina se ha convertido en un tema médico popular, pero ¿y qué sobre los hombres; la otra mitad del a ecuación? 31 Mayo 16El síndrome de Down recibió su nombre en 1866 cuando John Langdon Down describió este trastorno por primera vez.31 Mayo 16¿Estresada? En el mundo de hoy, a menudo escuchamos que nuestras glándulas suprarrenales están agotadas y no tienen un rendimiento óptimo. Por lo general, atribuimos esto a factores estresantes externos tales como la sobrecarga de trabajo, las responsabilidades emocionales, las responsabilidades de las relaciones personales o las tensiones financieras.30 Jun 18La disponibilidad de los métodos anticonceptivos ha sido un apoyo increíble a la autonomía de las mujeres sobre su salud reproductiva. Como mujeres, hemos gozado de esta maravillosa oportunidad de tener el control de nuestros cuerpos; ya sea para prevenir un embarazo accidental, o para obtener alivio de la disfunción hormonal.14 Mar 14'; $link = url($path, array('absolute' => TRUE)); $nid = arg(1); if ($nid == 201403){ ?> download pdf El número de parejas que sufren de infertilidad y / o recurren a técnicas de reproducción asistida (TRA) está en aumento (1). En un estudio publicado en 2012 se encontró que entre parejas canadienses (mujeres de entre 18-4 años), la prevalencia de infertilidad osciló entre 11-15%, y esto representó un aumento en comparación con las estadísticas anteriores (2). Comparando los datos obtenidos, en 1984 la prevalencia de la infertilidad entonces era sólo del 5% (2). Hay muchos factores que son responsables de este aumento, incluyendo el retraso en la maternidad y el aumento de la edad promedio en que las mujeres que intentan concebir; en comparación con 1984, cuando sólo el 3% de los niños primogénitos fueron de madres de 35 y más años de edad, en 2008 el 11% de los primogénitos fueron de madres 35 años o más .
06 Oct 1431 Ago 15Existe un nuevo y cada vez mayor interés en el campo de la infertilidad masculina, debido a las tendencias recientes de disminución de la concepción en la última década.31 Dic 16La píldora anticonceptiva oral combinada (PAOC) normalmente es una combinación de estrógeno y progestina que se toma por vía oral para prevenir la fertilidad femenina y el embarazo.30 Sep 16No hay duda de que su médico de familia cree firmemente en el "cuidado de la salud preconcepcional", que es la atención y asesoramiento que le ayudará tanto a usted como a su pareja a alcanzar un estado de salud óptimo antes de concebir a sus hijos.31 Mayo 17El parto es uno de los procesos más transformadores que una mujer puede experimentar.13 Abr 15
El número de parejas que sufren de infertilidad y / o recurren a técnicas de reproducción asistida (TRA) está en aumento (1). En un estudio publicado en 2012 se encontró que entre parejas canadienses (mujeres de entre 18-4 años), la prevalencia de infertilidad osciló entre 11-15%, y esto representó un aumento en comparación con las estadísticas anteriores (2). Comparando los datos obtenidos, en 1984 la prevalencia de la infertilidad entonces era sólo del 5% (2). Hay muchos factores que son responsables de este aumento, incluyendo el retraso en la maternidad y el aumento de la edad promedio en que las mujeres que intentan concebir; en comparación con 1984, cuando sólo el 3% de los niños primogénitos fueron de madres de 35 y más años de edad, en 2008 el 11% de los primogénitos fueron de madres 35 años o más .
06 Oct 1431 Ago 15Existe un nuevo y cada vez mayor interés en el campo de la infertilidad masculina, debido a las tendencias recientes de disminución de la concepción en la última década.31 Dic 16La píldora anticonceptiva oral combinada (PAOC) normalmente es una combinación de estrógeno y progestina que se toma por vía oral para prevenir la fertilidad femenina y el embarazo.30 Sep 16No hay duda de que su médico de familia cree firmemente en el "cuidado de la salud preconcepcional", que es la atención y asesoramiento que le ayudará tanto a usted como a su pareja a alcanzar un estado de salud óptimo antes de concebir a sus hijos.31 Mayo 17El parto es uno de los procesos más transformadores que una mujer puede experimentar.13 Abr 15 La preeclampsia es una condición potencialmente mortal que se produce después de las 20 semanas de gestación que es durante el tercer trimestre de embarazo. Hay dos subtipos: la preeclampsia de aparición temprana de se produce antes de las 34 semanas de gestación, mientras que la de aparición tarde se produce después de la semana 34. Esta condición también puede ocurrir días después del parto. Aunque es poco común, la preeclampsia se produce en aproximadamente el 5-7% de todas las mujeres embarazadas; y debe tomarse atención medica inmediatamente ya que la condición es lo suficientemente grave como para poner en peligro la vida de la madre y dañar el feto. 31 Oct 17La diabetes gestacional (GDM, por sus siglas en inglés) es un diagnóstico que describe la intolerancia a la glucosa con inicio de diabetes durante el embarazo en una mujer que anteriormente no era diabética. [1]
La preeclampsia es una condición potencialmente mortal que se produce después de las 20 semanas de gestación que es durante el tercer trimestre de embarazo. Hay dos subtipos: la preeclampsia de aparición temprana de se produce antes de las 34 semanas de gestación, mientras que la de aparición tarde se produce después de la semana 34. Esta condición también puede ocurrir días después del parto. Aunque es poco común, la preeclampsia se produce en aproximadamente el 5-7% de todas las mujeres embarazadas; y debe tomarse atención medica inmediatamente ya que la condición es lo suficientemente grave como para poner en peligro la vida de la madre y dañar el feto. 31 Oct 17La diabetes gestacional (GDM, por sus siglas en inglés) es un diagnóstico que describe la intolerancia a la glucosa con inicio de diabetes durante el embarazo en una mujer que anteriormente no era diabética. [1]
Boletín
No se pudo guardar su suscripción. Inténtalo de nuevo.
Su suscripción ha sido exitosa.
Más popular
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13