Related Articles
- 31 Dic 16Esta es la segunda parte de un artículo que describe cuáles son las opciones para el control de la natalidad, aparte de la píldora anticonceptiva. La primera parte trató de los DIU hormonales y de cobre. Y la segunda parte cubrirá el anillo vaginal, el parche anticonceptivo, el diafragma, los condones y el método basado en el conocimiento de la fertilidad.
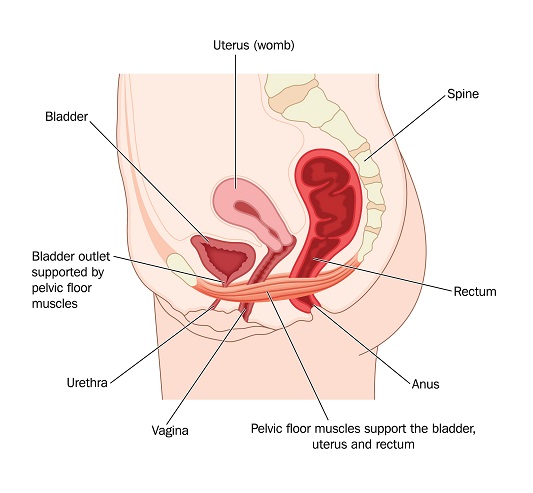
- 09 Mayo 19La estructura del suelo pélvico crea un sistema de soporte para los órganos pélvicos. Estos músculos, compuestos por el complejo del diafragma pélvico y el músculo elevador del ano, forman un cabestrillo alrededor de la uretra, la vagina distal y el recto. Sin este soporte estructural, las mujeres corren el riesgo de desarrollar trastornos del suelo pélvico como el prolapso de los órganos pélvicos, el síndrome de vejiga hiperactiva, la incontinencia urinaria por esfuerzo y la incontinencia fecal. El daño o el debilitamiento de estos músculos pueden ocurrir por el parto, el envejecimiento, los saltos repetitivos, y la falta de uso previo o el no fortalecimiento de los músculos del suelo pélvico.
- 30 Sep 18Cuando se trata de la salud cervical de las mujeres, la prueba de Papanicolaou, también conocida como frotis de Papanicolau, es significativamente importante para reducir la incidencia del cáncer de cuello uterino.[1]
- 30 Sep 18La endometriosis es una condición de dolor crónico, que en 2009 se estimó que afectaba a más de 344 000 mujeres en Canadá.[1]
- 09 Mayo 19En el embarazo, hay tres trimestres, que abarcan nueve meses. El posparto a veces se conoce como el “cuarto trimestre” y se puede dividir en tres fases distintas.
- 31 Oct 18Tu periodo está retrasado, muy retrasado. No estás embarazada y no estás en la menopausia.
- 30 Abr 19A menudo pensamos que el síndrome de ovario poliquístico (SOP) es un trastorno hormonal, pero también es (y quizás incluso en mayor medida) metabólico.
- 31 Mar 19El desequilibrio hormonal es un problema común que muchas mujeres enfrentan. Hoy en día y más que nunca antes, las mujeres están asumiendo cada vez más responsabilidades: cuidan a la familia, crían a los hijos y son parte de la fuerza laboral para ganar lo suficiente para vivir.
- 30 Nov 18La fluctuación de las hormonas sexuales durante el ciclo menstrual puede provocar cambios en la energía, el estado de ánimo o los síntomas físicos, generalmente en la fase lútea tardía, aunque los síntomas pueden comenzar incluso en el período ovulatorio y continuar hasta la menstruación, como sucede comúnmente en el trastorno disfórico premenstrual (TDPM), un trastorno grave y separado en el DSM-5, reconocido por sus intensos síntomas cognitivos-afectivos.[1]
- 31 Oct 18El síndrome de ovario poliquístico (SOP) es una afección que se manifiesta tanto en síntomas reproductivos como endocrinos. Actualmente afecta al menos al 5-10% de las mujeres en edad reproductiva.[1]
- 31 Mayo 18Por supuesto, la limpieza dental es fundamental para nuestra salud oral, pero ¿sabías que también puede aumentar el bienestar de todo tu cuerpo? El cepillado dental y el uso del hilo dental a diario son cruciales para mantener la salud de nuestras encías y dientes; sin embargo, esto podría ser aún más importante en las mujeres embarazadas y en las que buscan concebir.
- 31 Ene 18La principal diferencia entre la tristeza y la depresión posparto radica en la gravedad y la duración de los síntomas.
- 30 Sep 17El Zingiber officinale, conocido comúnmente como jengibre, ha sido ampliamente reconocido por su acción como un remedio contra las náuseas.
- 30 Jun 17Comprender tu ciclo menstrual implica más que solo estimar cuándo llegará tu próximo período.
- 03 Feb 15
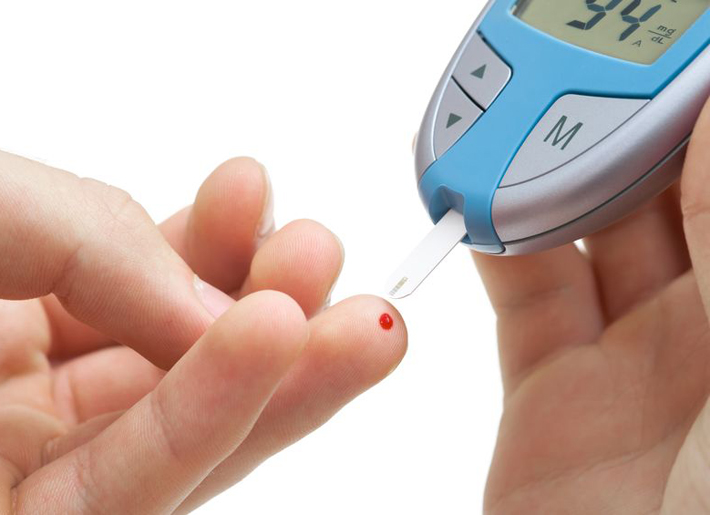
 La diabetes mellitus gestacional (DMG) es una complicación del embarazo que se define como una regulación deteriorada de la azúcar en la sangre que comienza durante el embarazo y que ya no está presente después del parto. Aunque la prevalencia varía, un estudio reciente realizado por el CDC informa que hasta un 9,2% de los embarazos se ven afectados por la diabetes gestacional.
La diabetes mellitus gestacional (DMG) es una complicación del embarazo que se define como una regulación deteriorada de la azúcar en la sangre que comienza durante el embarazo y que ya no está presente después del parto. Aunque la prevalencia varía, un estudio reciente realizado por el CDC informa que hasta un 9,2% de los embarazos se ven afectados por la diabetes gestacional. - 05 Ago 14
 El término dismenorrea se utiliza comúnmente para describir la menstruación dolorosa. Es considerada una de las enfermedades más comunes en la salud de las mujeres, el tratamiento eficaz se basa en determinar y abordar la causa raíz. Cuando el dolor se debe a una condición específica de la pelvis o sistémica, se hace referencia a la dismenorrea como secundaria. En la ausencia de enfermedad o anormalidades físicas, el dolor menstrual se denomina dismenorrea primaria.
El término dismenorrea se utiliza comúnmente para describir la menstruación dolorosa. Es considerada una de las enfermedades más comunes en la salud de las mujeres, el tratamiento eficaz se basa en determinar y abordar la causa raíz. Cuando el dolor se debe a una condición específica de la pelvis o sistémica, se hace referencia a la dismenorrea como secundaria. En la ausencia de enfermedad o anormalidades físicas, el dolor menstrual se denomina dismenorrea primaria. - 08 Ene 15
 La displasia cervical se refiere a células anormales que se encuentran en la superficie del cuello del útero, que se consideran como premalignas y pueden progresar a cáncer. La displasia cervical es causada principalmente por una infección de transmisión sexual de diferentes cepas del virus del papiloma humano (VPH) .Sin embargo, diferentes cepas pueden participar en tanto lesiones benignas como malignas; Por lo tanto, la progresión de la enfermedad parece depender de factores individuales. Los estudios sugieren que la exposición al VPH es el evento de iniciación que puede conducir al desarrollo de la displasia cervical, normalmente denominada neoplasia intraepitelial cervical (CIN por sus siglas en ingles).
La displasia cervical se refiere a células anormales que se encuentran en la superficie del cuello del útero, que se consideran como premalignas y pueden progresar a cáncer. La displasia cervical es causada principalmente por una infección de transmisión sexual de diferentes cepas del virus del papiloma humano (VPH) .Sin embargo, diferentes cepas pueden participar en tanto lesiones benignas como malignas; Por lo tanto, la progresión de la enfermedad parece depender de factores individuales. Los estudios sugieren que la exposición al VPH es el evento de iniciación que puede conducir al desarrollo de la displasia cervical, normalmente denominada neoplasia intraepitelial cervical (CIN por sus siglas en ingles). - 02 Jun 14
 El embarazo puede ser uno de los momentos más emocionantes en la vida de una mujer. También puede ser uno de los momentos más estresantes, especialmente si el embarazo se complica con problemas de salud. Hay muchos "efectos secundarios" comunes y familiares del embarazo, como las náuseas, el ardor de estómago y la fatiga. Sin embargo, también hay condiciones más graves que se pueden desarrollar después del embarazo y los síntomas no deben ser ignorados o dejados de lado, ya que potencialmente pueden ser signos de una nueva aparición de alguna enfermedad, y podría afectar en gran medida la salud a largo plazo de la mujer.30 Sep 17Los fibromas afectan entre el 5 y el 21 por ciento de la población y pueden presentarse con dolor pélvico no cíclico, distensión abdominal, estreñimiento, aumento de la frecuencia urinaria, fatiga y dispareunia, dolor durante el coito y menorragia, flujo menstrual muy intenso (1). La menorragia puede ser bastante grave y se describe como “brotante”.12 Ene 17
El embarazo puede ser uno de los momentos más emocionantes en la vida de una mujer. También puede ser uno de los momentos más estresantes, especialmente si el embarazo se complica con problemas de salud. Hay muchos "efectos secundarios" comunes y familiares del embarazo, como las náuseas, el ardor de estómago y la fatiga. Sin embargo, también hay condiciones más graves que se pueden desarrollar después del embarazo y los síntomas no deben ser ignorados o dejados de lado, ya que potencialmente pueden ser signos de una nueva aparición de alguna enfermedad, y podría afectar en gran medida la salud a largo plazo de la mujer.30 Sep 17Los fibromas afectan entre el 5 y el 21 por ciento de la población y pueden presentarse con dolor pélvico no cíclico, distensión abdominal, estreñimiento, aumento de la frecuencia urinaria, fatiga y dispareunia, dolor durante el coito y menorragia, flujo menstrual muy intenso (1). La menorragia puede ser bastante grave y se describe como “brotante”.12 Ene 17 Las infecciones vaginales son una afección bastante común por la que las mujeres acuden al médico o se automedican con preparaciones que no requieren receta médica. Es difícil no automedicarse cuando hay tantas preparaciones de sencilla aplicación adecuadas para infecciones por hongos. Hemos pasado del tratamiento de siete días que se utilizaba en tiempos de nuestras madres y abuelas, a versiones más simples y "limpias" que se basan en un "tratamiento de un comprimido" que puede administrarse tanto por vía oral como vaginal.
Las infecciones vaginales son una afección bastante común por la que las mujeres acuden al médico o se automedican con preparaciones que no requieren receta médica. Es difícil no automedicarse cuando hay tantas preparaciones de sencilla aplicación adecuadas para infecciones por hongos. Hemos pasado del tratamiento de siete días que se utilizaba en tiempos de nuestras madres y abuelas, a versiones más simples y "limpias" que se basan en un "tratamiento de un comprimido" que puede administrarse tanto por vía oral como vaginal.
Boletín
No se pudo guardar su suscripción. Inténtalo de nuevo.
Su suscripción ha sido exitosa.
Más popular
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13
- 16 Jun 13
- 17 Jun 13
- 17 Jun 13
- 16 Jun 13
- 01 Jul 13